Interoperabilidad Funcional en el Cuidado de la Salud: Beneficios, Desafíos y Soluciones

¿Qué pasaría si cada proveedor de atención médica tuviera acceso instantáneo al historial médico completo de un paciente, independientemente de dónde haya recibido atención?
La interoperabilidad funcional hace que esto sea posible. Aquí, he explorado el potencial transformador de los sistemas de salud interconectados, explorando los beneficios, desafíos y soluciones para lograr esta visión.
Si eres un profesional de la salud, ejecutivo o propietario de un centro que busca optimizar la prestación de atención y agilizar las operaciones, descubre cómo la interoperabilidad funcional puede revolucionar tu organización.
¿Qué es la interoperabilidad en el ámbito de la salud?
La interoperabilidad en el ámbito de la salud se refiere a la capacidad de diferentes sistemas, dispositivos y aplicaciones de información de salud para conectarse y comunicarse entre sí de manera segura y fluida. Esto permite el intercambio eficiente y preciso de información de salud electrónica (EHE) entre varios interesados, incluidos:
- Investigadores: Analizando datos para mejorar tratamientos y resultados
- Proveedores de atención médica: Hospitales, clínicas, farmacias, laboratorios
- Pacientes: Individuos accediendo a sus propios registros de salud
- Pagadores: Compañías de seguros y agencias gubernamentales
- Organizaciones de salud pública: Monitoreando brotes de enfermedades y tendencias
Ejemplos de interoperabilidad en el ámbito de la salud
Aquí hay algunos ejemplos y casos de interoperabilidad en el ámbito de la salud.
Compartir registros de pacientes entre hospitales y clínicas: Permite a los proveedores acceder al historial médico completo de un paciente, incluidas alergias, medicamentos y resultados de pruebas.
Conexión de farmacias con prescriptores: Permite recetas electrónicas y reduce errores de medicación.
Integración de portales de pacientes con EHRs: Empodera a los pacientes para acceder a su información de salud, programar citas y comunicarse con los proveedores.
Reporte de salud pública: Facilita el reporte electrónico de enfermedades infecciosas y otros datos de salud a las agencias de salud pública.
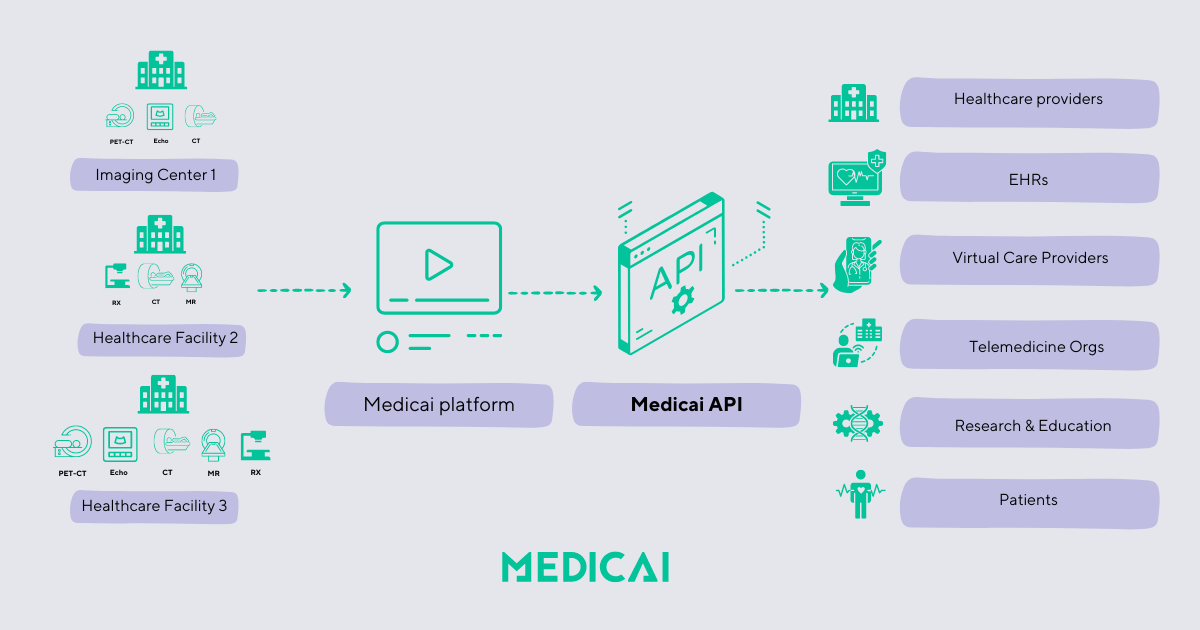
¿Por qué es importante la interoperabilidad en el ámbito de la salud?
La interoperabilidad es un aspecto esencial de la industria de la salud. Permite a los proveedores de atención médica acceder e intercambiar información importante del paciente de manera rápida y precisa, reduciendo errores, mejorando los resultados de los pacientes y mejorando la eficiencia general del sistema de salud.
Revisemos los beneficios de la interoperabilidad en detalle.
Mejora del cuidado del paciente
La interoperabilidad proporciona a los clínicos una imagen completa del historial de salud de un paciente, independientemente de dónde haya recibido atención. Permite una toma de decisiones mejor informada, reduce los errores de medicación y evita pruebas innecesarias.
Mejor coordinación del cuidado
Facilita la comunicación entre diferentes proveedores involucrados en el cuidado de un paciente, lo que lleva a planes de tratamiento más coordinados y eficientes.
Mayor eficiencia y ahorro de costos
Agiliza los procesos administrativos, reduce las pruebas duplicadas y minimiza el papeleo.
Pacientes empoderados
Ofrece a los pacientes un mayor acceso a su información de salud, permitiéndoles participar activamente en su cuidado y tomar decisiones informadas.
Avances en salud pública
Apoya la gestión de la salud de la población, la vigilancia de enfermedades y los esfuerzos de investigación.
Barreras para la interoperabilidad en el ámbito de la salud: Los desafíos de la interoperabilidad
The Los desafíos de la interoperabilidad son multifacéticos y requieren un enfoque integrado para resolverlos.
Barreras técnicas
Diferentes sistemas pueden usar diversos estándares, protocolos y formatos de datos, lo que dificulta el intercambio de información de manera fluida.
Preocupaciones de seguridad y privacidad
Proteger los datos sensibles del paciente durante su intercambio requiere medidas de seguridad robustas y cumplimiento de regulaciones como HIPAA.
Barreras organizacionales y financieras
Las organizaciones de salud pueden tener diferentes prioridades, recursos y incentivos, lo que dificulta la colaboración y el intercambio de datos.
Falta de estandarización
Si bien se ha avanzado, la falta de estándares universales para el intercambio de datos de salud puede obstaculizar la interoperabilidad.

¿Cómo mejorar la interoperabilidad en el ámbito de la salud?
Mejorar la interoperabilidad en el ámbito de la salud es un desafío multifacético que requiere un esfuerzo colaborativo de varios interesados. Aquí hay algunas estrategias clave:
Adoptar formatos y protocolos de datos estandarizados
- Adoptar FHIR: Fast Healthcare Interoperability Resources (FHIR) es un estándar moderno que está ganando amplia aceptación. Utiliza APIs basadas en la web, facilitando la comunicación entre diferentes sistemas.
- Utilizar estándares existentes: Aprovecha los estándares establecidos como HL7 v2 y CDA para casos de uso específicos.
- Promover la armonización de datos: Fomentar el uso de elementos de datos y terminologías comunes para asegurar un significado consistente entre los sistemas.
Priorizar la seguridad y privacidad de los datos
- Implementar medidas de seguridad robustas: Emplear cifrado, controles de acceso y registros de auditoría para proteger los datos de los pacientes durante la transmisión y el almacenamiento.
- Asegurar el cumplimiento de HIPAA: Adherirse a todas las regulaciones y directrices pertinentes para proteger la privacidad del paciente.
- Construir confianza: Establecer políticas y procedimientos claros para compartir y acceder a los datos, y ser transparentes con los pacientes sobre cómo se utiliza su información.
Fomentar la colaboración y el intercambio de información
- Fomentar asociaciones interorganizacionales: Facilitar la comunicación y el intercambio de datos entre diferentes proveedores de atención médica, pagadores y agencias de salud pública.
- Establecer intercambios de información de salud (HIEs): Apoyar el desarrollo y uso de HIEs para facilitar el intercambio seguro de datos dentro de una región o comunidad.
- Promover la liquidez de los datos: Eliminar barreras para el intercambio de datos y asegurar que la información fluya libremente hacia donde más se necesita.
Invertir en tecnología e infraestructura
- Actualizar sistemas heredados: Modernizar sistemas desactualizados para admitir estándares y tecnologías de interoperabilidad.
- Utilizar soluciones basadas en la nube: Plataformas en la nube como PACS pueden ofrecer escalabilidad, flexibilidad y rentabilidad para el almacenamiento y el intercambio de datos.
- Explorar enfoques basados en APIs: Las APIs permiten una comunicación fluida entre diferentes aplicaciones y sistemas.
Empoderar a pacientes y proveedores
- Proporcionar acceso a los datos del paciente: Dar a los pacientes un acceso fácil a su propia información de salud a través de portales de pacientes y otras herramientas.
- Educar y capacitar a la fuerza laboral: Asegurarse de que los profesionales de la salud comprendan la importancia de la interoperabilidad y estén capacitados para usar sistemas interoperables de manera efectiva.
- Promover la alfabetización digital en salud: Empoderar a los pacientes para usar herramientas digitales para gestionar su salud y participar en su cuidado.
Apoyar la innovación y la investigación continua
- Monitorear y evaluar el progreso: Rastrear el impacto de las iniciativas de interoperabilidad y hacer ajustes según sea necesario.
- Invertir en investigación y desarrollo: Apoyar el desarrollo de nuevas soluciones y tecnologías de interoperabilidad.
- Pilotar y probar nuevos enfoques: Fomentar la experimentación e innovación en entornos del mundo real.
Tipos de interoperabilidad en el ámbito de la salud
La interoperabilidad en el ámbito de la salud no es un concepto único para todos. Es un marco de múltiples capas que permite que diferentes sistemas de información de salud se comuniquen e intercambien datos de maneras cada vez más complejas. Piénsalo como una pirámide, cada nivel se construye sobre el anterior. Exploremos estos niveles:
Interoperabilidad fundamental: la capa base
Este es el nivel más básico, asegurando que los sistemas puedan simplemente conectarse e intercambiar datos. Imagina a dos personas hablando diferentes idiomas pero teniendo una aplicación de traducción básica. Pueden intercambiar información básica, pero los matices pueden perderse. En el ámbito de la salud, esto significa que los sistemas pueden enviar y recibir información, pero podría no ser útil sin un procesamiento adicional.
Ejemplo: Un hospital envía los resultados de laboratorio de un paciente al consultorio de su médico de atención primaria.
Interoperabilidad estructural: organizando el intercambio
Sobre esta base, la interoperabilidad estructural estandariza el formato de intercambio de datos. Esto asegura que el sistema receptor pueda entender e interpretar la información correctamente. Ahora, en nuestra analogía de idiomas, se incluye un libro de gramática compartido, haciendo que las oraciones sean más claras.
Ejemplo: Uso de HL7 FHIR para estructurar datos de pacientes, asegurando consistencia entre diferentes sistemas EHR.
Interoperabilidad semántica: compartiendo significado
Aquí es donde se pone realmente interesante. La interoperabilidad semántica asegura que todos los sistemas entiendan el significado de los datos. Nuestra analogía de idiomas ahora incluye un diccionario compartido, asegurando que todos entiendan el significado de las palabras. En el ámbito de la salud, esto significa usar terminologías y códigos estandarizados, para que todos interpreten los datos de manera similar.
Ejemplo: Uso de SNOMED CT para representar diagnósticos médicos, asegurando que «diabetes» en un sistema signifique lo mismo en otro.
Interoperabilidad organizacional: el factor humano
Este nivel va más allá de la tecnología y aborda los factores humanos involucrados en el intercambio de datos. Se centra en políticas, flujos de trabajo y gobernanza para asegurar un intercambio de información fluido y seguro entre diferentes organizaciones. Esto es similar a establecer normas culturales y etiqueta para nuestros hablantes de idioma.
Ejemplo: Establecer acuerdos entre hospitales y clínicas para compartir datos de pacientes para la coordinación del cuidado, mientras se adhieren a las regulaciones de privacidad.
Conclusión
La interoperabilidad funcional en el ámbito de la salud ya no es un concepto futurista, sino una necesidad del presente.
Al adoptar formatos de datos estandarizados, priorizar la seguridad y fomentar la colaboración, las organizaciones de salud pueden desbloquear el verdadero potencial de los sistemas interconectados. Esto se traduce en una mejor coordinación del cuidado, una reducción de errores médicos, pacientes empoderados y un ecosistema de salud más eficiente y eficaz.
Si bien los desafíos permanecen, los beneficios de la interoperabilidad funcional superan con creces los costos, allanando el camino para un futuro más brillante tanto para pacientes como para proveedores. Ahora es el momento de invertir en las soluciones que transformarán su organización y contribuirán a un panorama de atención médica más conectado y colaborativo.
Artículos relacionados



¡Pongámonos en contacto!
Descubra cómo Medicai puede ayudarle a fortalecer su consulta y mejorar la experiencia de sus pacientes. ¿Listo para comenzar su viaje?
Reserve una demostración gratuita

