Que signifierait avoir un échange de données en imagerie médicale ?
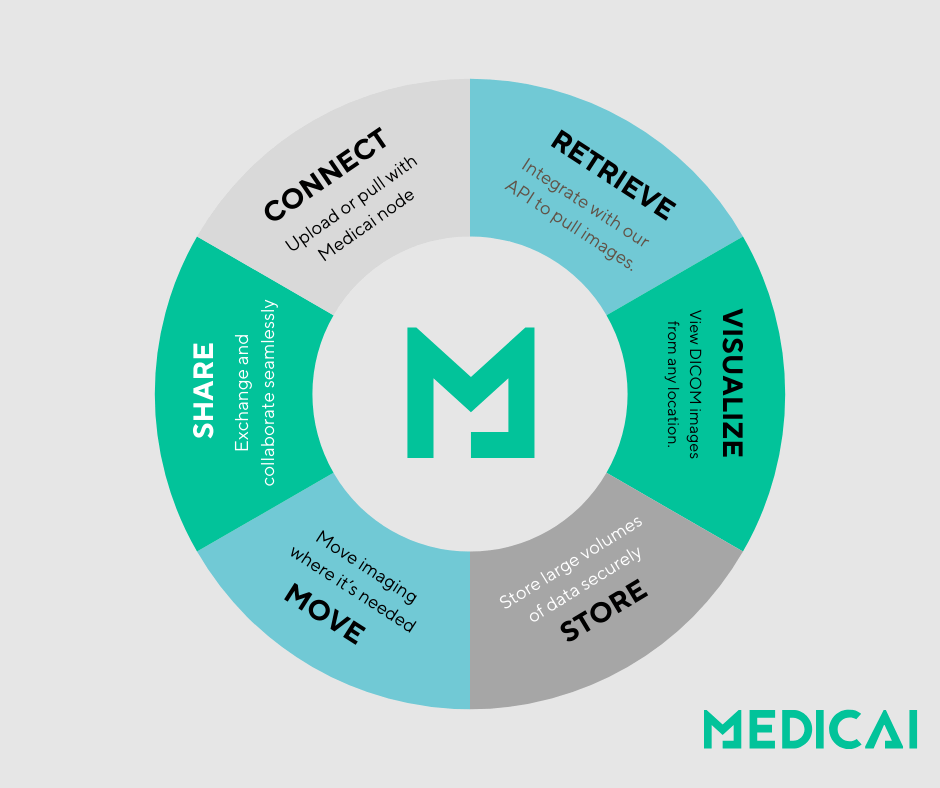
Qu’est-ce qu’un échange d’informations de santé ?
L’échange d’informations de santé (HIE) est le partage électronique d’informations liées à la santé entre les organisations et les prestataires de soins de santé. Ce système permet l’échange sécurisé et efficace des données médicales des patients, y compris les données démographiques, les antécédents médicaux, les résultats de laboratoire, les listes de médicaments et les images diagnostiques, à travers divers environnements de soins de santé.
Pourquoi l’échange d’informations de santé est-il important ?
Avantages d’un échange d’informations de santé électronique :
1. Coordination des soins améliorée :
Les réseaux HIE facilitent le flux d’informations sur les patients entre les prestataires de soins primaires, les spécialistes, les hôpitaux et d’autres entités de soins de santé. Cette interconnexion garantit que tous les professionnels de santé impliqués dans les soins d’un patient ont accès aux informations les plus récentes, améliorant ainsi la communication et la collaboration.
2. Amélioration des résultats pour les patients :
Avec un accès immédiat à des données complètes sur les patients, les prestataires de soins de santé peuvent prendre des décisions plus éclairées. Cela conduit à des diagnostics plus précis, des interventions rapides et des plans de traitement personnalisés, améliorant finalement la qualité des soins apportés aux patients.
3. Réduction des tests redondants :
Les réseaux HIE aident à éliminer la nécessité de tests et de procédures médicaux en double. En partageant les résultats des tests et les études d’imagerie entre différents établissements de soins de santé, les patients sont préservés d’une exposition inutile aux radiations et d’autres risques, tandis que les coûts de soins de santé sont considérablement réduits.
4. Efficacité accrue :
L’échange électronique d’informations de santé rationalise les processus administratifs et réduit la paperasse. Cette efficacité permet aux prestataires de soins de santé de se concentrer davantage sur les soins aux patients et moins sur la gestion des dossiers, conduisant à une prestation de services plus rapide et plus efficace.
5. Amélioration du reporting en matière de santé publique :
Les systèmes HIE soutiennent le reporting en temps réel et l’analyse des données de santé publique. Cette capacité est cruciale pour le suivi des épidémies, le suivi des tendances en matière de santé publique et la mise en œuvre d’interventions opportunes pour répondre aux urgences sanitaires.
6. Autonomisation des patients :
Les patients bénéficient d’un meilleur accès à leurs propres dossiers de santé grâce aux réseaux HIE. Cette transparence permet aux patients de s’engager davantage dans leurs propres soins, de mieux comprendre leurs options de traitement et de prendre des décisions plus éclairées concernant leur santé.
7. Soutien à la prise en charge basée sur la valeur :
Les réseaux HIE sont essentiels pour la transition vers des modèles de soins basés sur la valeur, où les prestataires de soins de santé sont récompensés pour la qualité plutôt que la quantité de soins qu’ils fournissent. En fournissant des données complètes, le HIE soutient la mesure de la performance, la gestion des risques et le développement de stratégies de soins efficaces.
En résumé, l’échange d’informations de santé est un élément critique de l’infrastructure moderne des soins de santé. Il améliore la qualité, la sécurité et l’efficacité des soins aux patients en veillant à ce que des informations vitales sur la santé soient accessibles quand et où elles sont nécessaires.
Quelle loi fédérale a imposé aux médecins d’utiliser l’échange d’informations de santé (HIE) ?
La loi fédérale qui a imposé aux médecins d’utiliser l’échange d’informations de santé (HIE) est la loi sur la technologie de l’information de santé pour la santé économique et clinique (HITECH). Promulguée dans le cadre de la loi de relance et de réinvestissement américain (ARRA) de 2009, la loi HITECH a été conçue pour promouvoir l’adoption et une utilisation significative des technologies de l’information de santé, en particulier les dossiers de santé électroniques (DSE) et les HIE.
La loi HITECH a prévu des incitations financières pour les prestataires de soins de santé afin d’adopter et d’utiliser de manière significative la technologie DSE, qui inclut l’échange d’informations de santé via des HIE pour améliorer les soins aux patients, réduire les erreurs et accroître l’efficacité du système de santé. La loi a également établi des pénalités pour les prestataires qui n’ont pas réussi à adopter les DSE et à répondre aux critères d’utilisation significative dans les délais impartis.
Quelles sont les normes d’échange d’informations de santé ?
Les normes d’échange d’informations de santé (HIE) sont des protocoles et des lignes directrices qui garantissent l’échange sécurisé, précis et efficace des informations de santé entre différents systèmes de soins de santé. Ces normes facilitent l’interopérabilité entre divers systèmes informatiques de santé, permettant un partage de données fluide et améliorant les soins aux patients. Les principales normes HIE incluent :
- Normes HL7 (Health Level Seven): Ce sont un ensemble de normes internationales pour l’échange, l’intégration, le partage et la récupération d’informations de santé électroniques. Les normes HL7 incluent la version HL7 2 (V2), qui est largement utilisée pour la messagerie dans des environnements cliniques, et la version HL7 3 (V3), qui se concentre sur un cadre plus complet pour l’échange de données.
- FHIR (Fast Healthcare Interoperability Resources): Développé par HL7, FHIR est une norme pour l’échange d’informations de santé électroniquement. Elle utilise des technologies modernes basées sur le web et est conçue pour être flexible, permettant une mise en œuvre et une intégration faciles avec les systèmes existants.
- C-CDA (Consolidated Clinical Document Architecture): Cette norme, également développée par HL7, est utilisée pour la représentation structurée de documents cliniques. Elle garantit que des documents comme les résumés de sorties et les notes de progrès sont cohérents et peuvent être facilement partagés entre différents systèmes.
- DICOM (Digital Imaging and Communications in Medicine): DICOM est la norme pour la gestion, le stockage, l’impression et la transmission d’informations en imagerie médicale. Elle garantit que les images et les données associées sont gérées et échangées de manière cohérente.
Qu’est-ce que TEFCA ?
TEFCA, ou le Cadre d’Échange de Confiance et Accord Commun, est un cadre réglementaire établi par le Bureau du Coordinateur National pour les Technologies de l’Information de Santé (ONC) aux États-Unis. TEFCA vise à créer un système standardisé et interopérable pour l’échange d’informations de santé à l’échelle nationale. Voici les principaux éléments et objectifs de TEFCA :
- Cadre d’Échange de Confiance (TEF): Cette partie de TEFCA fournit un ensemble de principes et de politiques conçus pour promouvoir la confiance et l’interopérabilité entre différents réseaux d’informations de santé (HIN). Elle définit comment les HIN doivent interagir entre eux pour soutenir un échange de données sécurisé à l’échelle nationale.
- Accord Commun: L’Accord Commun est un contrat légal et opérationnel que les organisations doivent signer pour participer au réseau TEFCA. Il précise les règles à suivre pour l’échange de données, y compris la confidentialité, la sécurité et les normes techniques.
- Réseaux d’Information de Santé Qualifiés (QHIN): Dans le cadre de TEFCA, certains réseaux d’information de santé sont désignés comme des QHIN. Ces réseaux sont certifiés pour faciliter l’échange de données et doivent répondre à des critères techniques et opérationnels spécifiques. Les QHIN agissent comme des hubs qui connectent divers échanges d’informations de santé et d’autres réseaux.
-
Principes Fondamentaux: TEFCA est construit autour d’un ensemble de principes fondamentaux visant à favoriser l’interopérabilité :
- Normalisation: Garantir que tous les échanges de données suivent des normes techniques établies.
- Confidentialité et Sécurité: Protéger les informations des patients en respectant des mesures de confidentialité et de sécurité robustes.
- Transparence: Promouvoir une communication ouverte et une transparence entre les participants.
- Accès des Patients: Garantir que les patients ont un accès facile à leurs informations de santé.
- Amélioration et Innovation: Encourager l’amélioration continue et l’innovation dans les TI de santé.
-
Objectifs de TEFCA:
- À l’échelle nationale Interopérabilité: Atteindre un échange d’informations de santé fluide à l’échelle des États-Unis.
- Coordination des Soins Améliorée: Faciliter une meilleure coordination des soins en rendant les données des patients facilement accessibles à tous les prestataires de soins de santé autorisés.
- Amélioration des Résultats en Matière de Santé: Utiliser l’échange de données pour améliorer les résultats des patients grâce à une prise de décision clinique mieux informée.
- Efficacité Opérationnelle: Réduire le fardeau administratif et les coûts associés à la gestion et à l’échange d’informations de santé.
- Autonomisation des Patients: Donner aux patients un plus grand contrôle et accès à leurs informations de santé.
- Mise en Œuvre: TEFCA implique un processus de mise en œuvre par phases où les organisations participantes adoptent progressivement les normes et politiques du cadre. Ce processus comprend la mise en place de structures de gouvernance, d’infrastructures techniques et de mécanismes de conformité.
Dans l’ensemble, TEFCA représente un pas significatif vers la création d’un écosystème d’informations de santé cohérent, interopérable et sécurisé aux États-Unis. Il vise à éliminer les obstacles à l’échange de données, à améliorer la qualité des soins et à autonomiser les patients en veillant à ce que les informations de santé soient accessibles, fiables et sûres.
Qu’est-ce qu’un QHIN ?
Un Réseau d’Information de Santé Qualifié (QHIN) est un élément clé du Cadre d’Échange de Confiance et de l’Accord Commun (TEFCA), un cadre réglementaire établi par le Bureau du Coordinateur National pour les Technologies de l’Information de Santé (ONC) aux États-Unis. Voici les principaux aspects des QHIN :
- Définition: Un QHIN est une organisation qui a été désignée et certifiée pour faciliter l’échange d’informations de santé entre différentes entités et réseaux de soins de santé en conformité avec les normes TEFCA.
- Rôle: Les QHIN servent d’intermédiaires de confiance qui connectent divers Réseaux d’Information de Santé (HIN), permettant un échange de données sécurisé et interopérable à l’échelle nationale. Ils contribuent à standardiser et à rationaliser le processus de partage d’informations de santé entre des systèmes disparates.
-
Responsabilités:
- Interopérabilité: Garantir que l’échange de données soit interopérable, suivant les directives et normes techniques de TEFCA.
- Sécurité et Confidentialité: Maintenir des mesures de sécurité et de confidentialité robustes pour protéger les informations des patients pendant le processus d’échange.
- Échange de Données: Faciliter le transfert d’informations de santé entre les entités participantes, y compris les hôpitaux, cliniques, pharmacies et autres prestataires de soins de santé.
- Appariement des Patients: Mettre en œuvre des algorithmes d’appariement des patients fiables pour garantir que les informations de santé sont correctement associées au bon patient.
- Conformité: Respecter les exigences légales, opérationnelles et techniques de TEFCA pour maintenir la certification en tant que QHIN.
-
Avantages:
- Amélioration de l’Accès aux Données: Les QHIN améliorent la capacité des prestataires de soins de santé à accéder aux informations complètes sur les patients provenant de diverses sources, ce qui conduit à des décisions cliniques mieux éclairées.
- Coordination des Soins Améliorée: En connectant différents HIN, les QHIN soutiennent les efforts de soins coordonnés, réduisant les tests redondants et améliorant les résultats pour les patients.
- Interopérabilité à l’Échelle Nationale: Les QHIN sont essentiels pour atteindre l’interopérabilité à l’échelle nationale, garantissant que les informations de santé peuvent être partagées sans heurts à travers les frontières étatiques et régionales.
- Efficacité: Des processus d’échange de données rationalisés réduisent les charges administratives et améliorent l’efficacité opérationnelle au sein des systèmes de santé.
- Mise en Œuvre: Les QHIN subissent un processus de certification rigoureux pour s’assurer qu’ils respectent les normes de TEFCA. Ce processus inclut de démontrer leur capacité à échanger des informations de santé de manière sécurisée et efficace, à respecter les réglementations sur la confidentialité et à soutenir l’infrastructure technique requise pour l’interopérabilité.
En résumé, les QHIN sont essentiels à la mise en œuvre réussie de TEFCA, fournissant l’infrastructure et la gouvernance nécessaires pour permettre un échange d’informations de santé sécurisé, standardisé et interopérable à travers les États-Unis. Ils jouent un rôle crucial dans l’amélioration de la qualité, de la sécurité et de l’efficacité de la prestation de soins de santé en facilitant un meilleur accès aux données et à la coordination entre les prestataires de soins de santé.
Réseaux d’échange d’imagerie médicale
Imagerie réseau d’échange fait référence à des systèmes interconnectés et des protocoles qui permettent aux prestataires de soins de santé de partager en toute sécurité des données d’imagerie médicale à travers différents environnements de soins de santé, institutions et localisations géographiques. Ces réseaux facilitent la transmission fluide d’images diagnostiques telles que les radiographies, les tomodensitométries, les IRM et les échographies entre radiologie départements, spécialistes, médecins de soins primaires et autres professionnels de santé impliqués dans les soins aux patients.
L’importance des réseaux d’échange d’imagerie médicale dans les soins de santé réside dans leur capacité à améliorer la coordination des soins, à renforcer la précision diagnostique et à rationaliser les processus de traitement. En permettant aux prestataires de soins de santé d’accéder et de revoir l’historique complet de l’imagerie d’un patient, peu importe où les images ont été initialement prises, ces réseaux favorisent une prise de décision éclairée et la continuité des soins. Ils réduisent la nécessité de tests d’imagerie en double, ce qui permet non seulement de gagner du temps et des coûts, mais aussi de minimiser l’exposition des patients aux radiations. De plus, les réseaux d’échange d’imagerie médicale soutiennent la télémédecine et les consultations à distance, permettant aux spécialistes de collaborer efficacement et de fournir des interventions rapides pour les patients, quel que soit leur emplacement.
En essence, ces réseaux jouent un rôle crucial dans la prestation moderne des soins de santé en tirant parti de la technologie pour garantir que les données d’imagerie médicale soient accessibles, sécurisées et interopérables au sein de l’écosystème de la santé. Ils contribuent à améliorer les résultats pour les patients, l’efficacité opérationnelle et la qualité générale des soins en facilitant un accès rapide aux informations diagnostiques critiques.
Technologies et Normes
- DICOM (Digital Imaging and Communications in Medicine): Expliquer le protocole standard utilisé pour l’échange d’imagerie médicale.
- Solutions Basées sur le Cloud: Discuter de la manière dont la technologie cloud permet un partage d’images sécurisé et évolutif.
-
Interopérabilité: Aborder les défis et solutions pour intégrer différents systèmes d’imagerie et infrastructures informatiques de santé.
Défis et Solutions pour les Réseaux d’Échange d’Imagerie Médicale
1. Interopérabilité
- Défi: Différents systèmes de santé et équipements d’imagerie utilisent souvent des normes et des protocoles variés, rendant difficile le partage et l’interprétation fluide des images médicales.
- Solution: L’adoption de protocoles standardisés comme DICOM (Digital Imaging and Communications in Medicine) et HL7 (Health Level Seven) peut améliorer l’interopérabilité. Des efforts tels que l’initiative Intégrer l’Entreprise de Soins de Santé (IHE) promeuvent l’utilisation de ces normes pour garantir que les systèmes puissent communiquer efficacement.
2. Sécurité des Données et Confidentialité
- Défi: Les données d’imagerie médicale contiennent des informations sensibles sur les patients, ce qui en fait une cible de choix pour les cyberattaques. Assurer la confidentialité et la sécurité des données pendant l’échange est donc primordial.
- Solution: Mettre en œuvre des méthodes de cryptage robustes et des canaux de communication sécurisés pour protéger les données en transit et au repos. La conformité aux réglementations telles que HIPAA (Health Insurance Portability and Accountability Act) aux États-Unis est essentielle. Des audits de sécurité réguliers et des évaluations des risques peuvent également contribuer à protéger les données.
3. Intégration des Données
- Défi: L’intégration des données d’imagerie avec les Dossiers de Santé Électroniques (DSE) existants et d’autres systèmes informatiques de santé peut être complexe.
- Solution: Utiliser des middleware et des moteurs d’interface qui peuvent traduire et mapper les données provenant de systèmes disparates en un format unifié. Les réseaux d’échange d’informations de santé (HIE) et les plateformes basées sur le cloud peuvent faciliter une intégration et un accès plus fluides aux données d’imagerie.
4. Volume Élevé de Données
- Défi: Les fichiers d’imagerie médicale, en particulier ceux provenant de tomodensitométries et IRM, sont volumineux et nécessitent un important espace de stockage et bande passante pour leur transmission.
- Solution: Les solutions de stockage cloud offrent des options évolutives et rentables pour gérer de grands volumes de données. Les technologies de compression et les formats d’imagerie avancés peuvent réduire la taille des fichiers sans compromettre la qualité. Les réseaux de diffusion de contenu (CDN) peuvent optimiser la livraison de fichiers volumineux sur Internet.
5. Adoption par les Utilisateurs
- Défi: Les prestataires de soins de santé peuvent être réticents à adopter de nouvelles technologies en raison de la complexité perçue, des coûts ou des perturbations de flux de travail.
- Solution: Fournir une formation et un soutien complets au personnel médical. Démontrer les avantages des réseaux d’échange d’imagerie médicale, tels que l’amélioration de la précision diagnostique et de l’efficacité, peut aider à stimuler l’adoption. Offrir des interfaces intuitives et conviviales peut également faciliter la transition.
6. Conformité Réglementaire
- Défi: Naviguer dans le paysage réglementaire pour l’échange de données de santé peut être difficile, avec des exigences variables selon les régions et les pays.
- Solution: Développer une compréhension approfondie des réglementations pertinentes dans chaque juridiction. Collaborer avec des experts juridiques et en conformité pour garantir que le réseau d’échange d’imagerie respecte toutes les lois applicables. La mise en œuvre d’outils de gestion de la conformité peut aider à maintenir l’adhésion aux réglementations.
7. Latence et Fiabilité du Réseau
- Défi: La rapidité et la fiabilité des connexions réseau peuvent affecter le partage en temps utile des données d’imagerie médicale, en particulier dans les zones éloignées ou défavorisées.
- Solution: Utiliser des connexions Internet à haute vitesse et des chemins réseau redondants pour garantir la fiabilité et réduire la latence. Mettre en œuvre des stratégies de calcul en périphérie peut rapprocher la puissance de traitement de la source de données, améliorant ainsi les performances.
8. Verrouillage des Fournisseurs
- Défi: La dépendance à un seul fournisseur de solutions d’imagerie médicale peut limiter la flexibilité et augmenter les coûts. : Opter pour des archives neutres vis-à-vis des fournisseurs (VNAs) qui supportent plusieurs formats et normes, permettant une plus grande flexibilité et interopérabilité. Encourager des solutions open source et une collaboration à l’échelle de l’industrie pour éviter le verrouillage des fournisseurs.
-
Solution: Opt for vendor-neutral archives (VNAs) that support multiple formats and standards, allowing for greater flexibility and interoperability. Encourage open-source solutions and industry-wide collaboration to avoid vendor lock-in.
FAQs :
1. Quels sont les avantages d’un échange d’informations de santé ?
- L’échange d’informations de santé (HIE) offre de nombreux avantages qui améliorent la qualité, l’efficacité et la sécurité de la prestation des soins de santé. Voici quelques avantages clés :
- Amélioration des Soins aux Patients: Le HIE permet aux prestataires de soins de santé d’accéder à des dossiers complets sur les patients, conduisant à une prise de décision mieux informée et à une meilleure coordination des soins. Cela réduit la probabilité d’erreurs médicales et améliore les résultats globaux pour les patients.
- Efficacité Améliorée: En permettant un partage rapide et facile des informations sur les patients, le HIE réduit la nécessité de tests et de procédures en double, économisant ainsi du temps et des ressources. Il rationalise les processus administratifs et réduit la paperasse, permettant aux prestataires de soins de santé de se concentrer davantage sur les soins aux patients.
- Réduction des Coûts: Le HIE aide à éliminer les tests et procédures redondants, ce qui peut entraîner des économies importantes pour les prestataires de soins de santé et les patients. Il réduit également la charge administrative associée à la gestion et au transfert de dossiers papier.
- Meilleur Reporting en Santé Publique: Le HIE facilite le reporting en temps réel des données de santé publique, ce qui peut améliorer la surveillance des maladies, la gestion des épidémies et les réponses en matière de santé publique. Il permet un meilleur suivi et une meilleure gestion des maladies chroniques et de la santé de la population.
- Sécurité Améliorée des Patients: Avec l’accès aux dossiers médicaux complets des patients, y compris les listes de médicaments et les allergies, les professionnels de santé peuvent éviter les interactions médicamenteuses dangereuses et d’autres problèmes de sécurité potentiels. L’échange d’informations de santé (HIE) réduit le risque d’erreurs liées à des informations incomplètes ou manquantes.
- Amélioration de la coordination des soins: L’HIE favorise une meilleure communication et coordination entre différents fournisseurs de soins de santé, y compris les médecins généralistes, les spécialistes, les hôpitaux et d’autres établissements de soins. Cela est particulièrement bénéfique pour les patients atteints de conditions complexes ou chroniques qui consultent plusieurs prestataires.
- Autonomisation des Patients: Les patients bénéficient de l’HIE car elle leur permet de mieux contrôler leurs informations de santé. Ils peuvent accéder à leurs dossiers, surveiller leur santé et participer plus activement à leurs soins.
- Soins d’urgence: Dans des situations d’urgence, avoir un accès immédiat à l’historique médical d’un patient via l’HIE peut être essentiel. Cela permet aux prestataires de soins d’urgence de prendre des décisions de traitement rapides et précises, potentiellement sauver des vies.
- Soutien à la recherche et à l’innovation: L’HIE fournit des données précieuses qui peuvent être utilisées pour la recherche clinique, l’amélioration de la qualité et le développement de nouveaux traitements et technologies. Les chercheurs peuvent analyser de vastes ensembles de données pour identifier des tendances, des résultats et des meilleures pratiques.
- Conformité Réglementaire: L’HIE aide les organisations de santé à se conformer aux exigences réglementaires, telles que celles liées à l’utilisation significative des dossiers de santé électroniques et aux modèles de soins basés sur la valeur. Elle garantit que les données sont partagées de manière sécurisée et conformément aux normes légales et éthiques.
Dans l’ensemble, l’échange d’informations de santé joue un rôle vital dans la création d’un système de santé plus intégré, efficace et performant, bénéficiant aux fournisseurs, aux patients et à la communauté de santé au sens large.
2. Quelle est la différence entre EHR et HIE ?
Les dossiers de santé électroniques (EHR) et l’échange d’informations de santé (HIE) sont tous les deux des composants critiques des systèmes informatiques de santé modernes, mais ils servent des objectifs distincts :
-
Dossiers de santé électroniques (EHR):
- Définition: Les EHR sont des versions numériques des dossiers papier des patients. Ils contiennent des données patient complètes et en temps réel, y compris les antécédents médicaux, diagnostics, médicaments, plans de traitement, dates de vaccination, allergies, images de radiologie et résultats de tests de laboratoire.
- Objectif: L’objectif principal des EHR est de fournir aux professionnels de santé un accès immédiat aux informations de santé d’un patient. Cela facilite une meilleure prise de décision clinique, améliore les soins aux patients et renforce l’efficacité au sein d’une organisation de santé.
- Utilisation: Les EHR sont utilisés au sein d’organisations de santé individuelles, telles que des hôpitaux, cliniques ou cabinets de médecins. Ils sont maintenus par les professionnels de santé et contiennent des informations spécifiques aux rencontres et traitements fournis au sein de cette organisation.
-
Fonctionnalités:
- Documentation clinique et prise de notes
- Saisie de commandes et gestion des prescriptions
- Gestion des résultats pour les tests de laboratoire et l’imagerie
- Systèmes de soutien à la décision clinique
- Portails patients pour un accès direct aux informations de santé
-
Échange d’informations de santé (HIE):
- Définition: L’HIE fait référence au processus de partage électronique des informations de santé entre différentes organisations et contextes de santé. Elle englobe la technologie, les normes et les politiques qui permettent l’échange sécurisé et fluide des données de santé.
- Objectif: L’objectif principal de l’HIE est de faciliter le partage des informations des patients entre divers prestataires de soins de santé, garantissant la continuité des soins, réduisant les tests et procédures redondants, et améliorant la qualité globale des soins.
- Utilisation: Les HIE fonctionnent à travers plusieurs organisations de santé, régions, voire au niveau national. Elles permettent l’échange de données entre des systèmes EHR disparates, permettant à différents prestataires d’accéder et de partager des informations sur les patients.
-
Fonctionnalités:
- Échange de données sécurisé entre entités de santé
- Soutien à diverses normes et formats de données (par exemple, HL7, FHIR, CCD)
- Algorithmes de correspondance des patients pour assurer une identification précise entre les systèmes
- Échange basé sur requête, où les prestataires peuvent demander des informations sur les patients au besoin
- Échange basé sur envoi, où les informations sont automatiquement envoyées aux prestataires concernés
Principales différences
- Portée: Les EHR se concentrent principalement sur la gestion des informations des patients au sein d’une seule organisation de santé, tandis que les HIE permettent le partage des informations de santé entre plusieurs organisations et systèmes.
- Fonctionnalité: Les EHR sont des dépôts complets de données patients utilisés à des fins cliniques, administratives et de facturation au sein d’une organisation. Les HIE agissent comme des intermédiaires facilitant l’échange sécurisé de ces données entre différents systèmes EHR.
- Intégration: Les EHR intègrent diverses fonctionnalités nécessaires à la gestion des soins aux patients au sein d’une organisation. Les HIE garantissent l’interopérabilité entre différents systèmes EHR et soutiennent l’échange normalisé d’informations.
Avantages de l’intégration des EHR et des HIE
- Amélioration de la coordination des soins: En intégrant les EHR avec les HIE, les prestataires de santé peuvent accéder à des dossiers patients complets, menant à des soins mieux coordonnés et plus efficaces.
- Sécurité Améliorée des Patients: Le partage d’informations critiques sur les patients, telles que les allergies et les antécédents médicamenteux, réduit le risque d’erreurs médicales.
- Économies de coûts: Éviter les tests et procédures duplicables grâce à un meilleur partage des informations peut réduire considérablement les coûts.
- Autonomisation des Patients: Les patients bénéficient d’avoir leurs informations de santé disponibles dans divers contextes de santé, garantissant la continuité des soins et leur permettant de participer plus activement à la gestion de leur santé.
En résumé, bien que les EHR et les HIE remplissent des fonctions différentes, ce sont des systèmes complémentaires qui améliorent ensemble l’efficacité, la rentabilité et la qualité de la prestation des soins de santé.
Dois-je consentir à l’échange d’informations de santé ?
- La question de consentir ou non à l’échange d’informations de santé (HIE) implique de peser plusieurs facteurs, y compris les avantages et les risques potentiels. Voici un aperçu pour vous aider à prendre une décision éclairée :
Avantages de l’HIE
- Amélioration de la coordination des soins: L’un des principaux avantages de consentir à l’HIE est l’amélioration de la coordination des soins. En participant à un échange d’informations de santé à l’échelle de l’État, vos prestataires de soins de santé peuvent accéder à vos dossiers médicaux complets, garantissant que tous vos traitements et antécédents médicaux sont connus et pris en compte.
- Sécurité Améliorée des Patients: L’HIE aide à partager des informations critiques telles que les allergies, les médicaments et les traitements passés entre les prestataires de soins de santé. Cela peut réduire considérablement le risque d’erreurs médicales et d’interactions médicamenteuses indésirables, améliorant la sécurité des patients.
- Réduction de la duplication des services: Avec l’HIE, le besoin de tests et de procédures répétés est minimisé. Cela permet non seulement de gagner du temps et de l’argent, mais aussi de réduire l’exposition inutile à des procédures supplémentaires.
- Accès rapide aux dossiers médicaux: Dans des situations d’urgence, avoir un accès immédiat à vos dossiers médicaux peut être crucial. L’HIE permet une récupération rapide des données des patients, facilitant des décisions de traitement appropriées et en temps opportun.
- Gestion complète de la santé: Les systèmes d’échange d’informations de santé à l’échelle de l’État offrent une vue holistique de votre santé. Cela peut aider à mieux gérer les conditions chroniques et améliorer les résultats de santé à long terme.
Considérations potentielles
- Confidentialité et Sécurité: Bien que les HIE soient conçues pour être sécurisées, il y a toujours un risque de violations de données. Assurez-vous que l’échange d’informations de santé à l’échelle de l’État dispose de protocoles de sécurité robustes pour protéger vos dossiers médicaux et vos données personnelles.
- Exactitude des informations: Des informations inexactes ou obsolètes au sein de l’HIE pourraient potentiellement conduire à des décisions de soins inappropriées. Il est important que les données partagées soient exactes et régulièrement mises à jour.
- Contrôle des données: Réfléchissez à la mesure dans laquelle vous souhaitez maintenir le contrôle de l’accès à vos informations de santé. Certains systèmes HIE vous permettent de spécifier quels prestataires peuvent consulter vos dossiers, tandis que d’autres peuvent avoir des protocoles d’accès plus larges.
Prendre votre décision
- Évaluer les avantages: Considérez comment les avantages de l’HIE peuvent améliorer votre expérience de santé. L’amélioration de la coordination des soins, la sécurité accrue des patients et la réduction de la duplication des services sont des avantages significatifs.
- Consulter votre fournisseur de soins de santé: Discutez des implications de l’HIE avec votre fournisseur de soins de santé. Comprendre comment l’accès aux données des patients via l’HIE peut directement impacter votre traitement et vos résultats de santé peut vous aider à prendre une décision plus éclairée.
- Examiner les mesures de sécurité: Renseignez-vous sur les mesures de confidentialité et de sécurité en place au sein de l’échange d’informations de santé à l’échelle de l’État pour garantir que vos dossiers médicaux sont adéquatement protégés.
Quels sont les problèmes liés à l’échange d’informations de santé ?
- L’échange d’informations de santé (HIE) vise à améliorer le partage de données cliniques et d’informations sur la santé des patients dans différents contextes de santé. Cependant, plusieurs problèmes peuvent survenir avec l’HIE :
- Préoccupations en matière de confidentialité et de sécurité: Un des principaux problèmes de l’HIE est le risque potentiel pour la confidentialité et la sécurité des informations de santé des patients. Les violations peuvent entraîner un accès non autorisé à des données cliniques sensibles, compromettant la confidentialité des patients et la confiance dans le système de santé.
- Précision et qualité des données: Garantir que les données cliniques partagées via les HIE sont exactes et à jour est crucial. Des informations de santé des patients inexactes ou obsolètes peuvent mener à des décisions cliniques mal informées, pouvant nuire aux soins aux patients. Les erreurs de saisie de données et les formats de données incohérents peuvent aggraver ce problème.
- Défis d’interopérabilité: Une HIE efficace nécessite une interopérabilité sans faille entre différents systèmes et prestataires de soins de santé. Des variations dans les systèmes de dossiers de santé électroniques (EHR), des formats de données incompatibles et un manque de normalisation peuvent entraver l’échange fluide d’informations de santé, limitant les avantages de l’HIE.
- Coûts et allocation des ressources: La mise en place et le maintien de l’infrastructure HIE peuvent être coûteux. Les prestataires de soins de santé peuvent faire face à des coûts élevés liés aux mises à niveau technologiques, à la formation du personnel et à un soutien continu. Les plus petits établissements de santé, en particulier, peuvent avoir du mal avec ces contraintes financières et de ressources.
- Questions réglementaires et de conformité: Naviguer dans le paysage complexe des réglementations en matière de santé peut être un défi pour les participants à l’HIE. Assurer la conformité avec des lois telles que la loi sur la portabilité et la responsabilité de l’assurance maladie (HIPAA) et d’autres réglementations étatiques et fédérales nécessite un effort et des ressources considérables.
- Consentement et contrôle des patients: Obtenir et gérer le consentement des patients pour le partage d’informations de santé peut poser des problèmes. Les patients peuvent ne pas être conscients de leurs droits ou de l’étendue du partage des données, ce qui peut entraîner des problèmes éthiques et juridiques potentiels. De plus, les patients peuvent souhaiter avoir le contrôle sur certaines parties de leurs informations de santé, ce qui peut compliquer les processus d’échange de données.
- Problèmes techniques et temps d’arrêt: Les systèmes HIE peuvent souffrir de problèmes techniques, y compris des temps d’arrêt, des performances lentes et des bogues logiciels. Ces problèmes techniques peuvent perturber le flux fluide des informations de santé des patients, impactant la qualité des soins.
- Résistance au changement: Les prestataires de soins de santé et le personnel peuvent résister à l’adoption de l’HIE en raison de la complexité perçue, de la charge de travail supplémentaire ou du scepticisme quant à ses avantages. Cette résistance peut ralentir le processus de mise en œuvre et réduire l’efficacité globale des initiatives HIE.
- Gouvernance des données et normalisation: Une HIE efficace nécessite de solides politiques de gouvernance des données et la normalisation des données cliniques. Sans normes de données cohérentes et cadres de gouvernance clairs, la qualité et l’utilisabilité des informations de santé échangées peuvent être compromises.
Articles connexes



Contactez-nous!
Découvrez comment Medicai peut vous aider à renforcer votre cabinet et à améliorer l’expérience de vos patients. Prêt à vous lancer?
Réservez une démonstration gratuite
