¿EHR vs EMR? Comprender las Diferencias Clave e Impacto

Los EHR (Registros Electrónicos de Salud) y EMR (Registros Médicos Electrónicos) pueden parecer intercambiables, pero cumplen propósitos distintos.
Aunque ambos almacenan información del paciente electrónicamente, los EMR se limitan a una única práctica, mientras que los EHR permiten compartir datos entre múltiples proveedores. Esta diferencia clave impacta la coordinación de la atención, la accesibilidad y la eficiencia.
Pero, ¿cuál sistema es mejor, EHR o EMR?
Los EHR mejoran la colaboración pero vienen con costos y complejidad más altos, mientras que los EMR ofrecen simplicidad pero carecen de interoperabilidad. Comprender sus ventajas y desventajas es crucial para los proveedores de atención médica al elegir el sistema adecuado.
¡Vamos a sumergirnos en las diferencias clave, beneficios y desafíos!

Diferencia entre EHR y EMR
La diferencia clave entre un EHR y un EMR es la accesibilidad de los datos. Un EMR es una versión digital del expediente de un paciente para diagnóstico y tratamiento dentro de una única práctica médica. Un EHR es un registro completo y compartible que permite a varios proveedores acceder y actualizar la información del paciente en diferentes instalaciones de salud. Mientras los EMR mejoran el mantenimiento de registros internos, los EHR mejoran la interoperabilidad, asegurando una mejor coordinación de la atención.
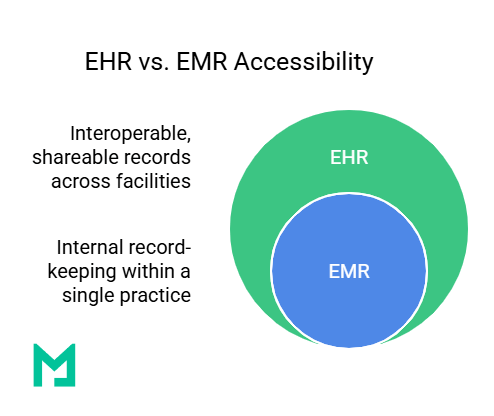
Definiendo EHR y EMR
Registros Electrónicos de Salud (EHR) engloban una representación digital integral del historial médico de un paciente, tratamientos, diagnósticos, medicamentos y otra información de salud relevante.
Los EHR están diseñados para ser accesibles en diferentes entornos de salud. Proporcionan una vista longitudinal del viaje de salud de un paciente, facilitan la interoperabilidad entre proveedores y apoyan la continuidad de la atención.
Por otro lado, los Registros Médicos Electrónicos (EMR) se centran principalmente en la versión digital de los expedientes de pacientes dentro de una organización o práctica de salud única.
Los EMR contienen información específica del paciente generada y mantenida por los proveedores de salud, incluyendo historial médico, planes de tratamiento, resultados de laboratorio y notas clínicas.
¿Los registros electrónicos de salud (EHR) se llamaban previamente registros médicos electrónicos (EMR)?
Los Registros Electrónicos de Salud (EHR) fueron una vez llamados Registros Médicos Electrónicos (EMR). Inicialmente, el término EMR describía expedientes de pacientes digitalizados utilizados dentro de una sola práctica médica.
A medida que la tecnología avanzó y la interoperabilidad se volvió esencial, surgió el término EHR para destacar un sistema más amplio y compartible que permite a múltiples proveedores acceder y actualizar datos del paciente en diferentes entornos de salud.
Aunque algunos todavía usan EMR y EHR de manera intercambiable, el cambio en la terminología refleja un enfoque más integral y centrado en el paciente para la gestión de datos de salud.

Diferencias clave entre EHR vs EMR
Interoperabilidad y Accesibilidad:
Los EHR están diseñados para ser interoperables, permitiendo a los proveedores de salud acceder y compartir la información del paciente sin inconvenientes a través de diferentes entornos de salud.
Los EMR son soluciones de software médico eficientes dentro de los confines de una única organización. Sin embargo, pueden enfrentar desafíos en la interoperabilidad, limitando su utilidad en escenarios de atención colaborativa.
Alcance de la Información:
Los EHR generalmente abarcan una gama más amplia de datos del paciente, incluyendo información de múltiples proveedores de salud, laboratorios, farmacias y otras fuentes.
Los EMR se centran en los datos clínicos generados y gestionados dentro de una instalación de salud específica, proporcionando perspectivas detalladas sobre las interacciones de un paciente con esa organización particular.
Registros Longitudinales y Continuidad de la Atención:
Los EHR ofrecen una vista longitudinal del historial de salud de un paciente, facilitando una coordinación integral de la atención y la toma de decisiones informadas en diferentes puntos de atención.
Diferencia entre el software EHR/EMR y el software de gestión de prácticas
La diferencia más significativa entre el software EHR/EMR y el software de gestión de prácticas es su función principal. El software EHR/EMR se centra en los datos clínicos, almacenando historiales médicos del paciente, diagnósticos y planes de tratamiento. En contraste, el Software de Gestión de Prácticas (PMS) maneja tareas administrativas, como programación de citas, facturación y reclamaciones de seguros.
Mientras los EHR mejoran la atención al paciente, el PMS mejora la eficiencia del flujo de trabajo, asegurando operaciones sin problemas. Idealmente, estos sistemas se integran, creando una experiencia de atención médica sin inconvenientes.

Impacto de la adopción de EHR y EMR para los registros médicos
La adopción de los sistemas EHR y EMR ha influido significativamente en el panorama de la salud, configurando prácticas clínicas, interacciones con los pacientes y procesos administrativos de varias maneras:
Mejora de la Atención al Paciente y la Seguridad:
Los EHR y EMR permiten a los proveedores de salud acceder a información del paciente de manera oportuna y precisa, reduciendo los errores médicos y mejorando los resultados clínicos.
Las herramientas de apoyo a la decisión integradas en los sistemas EHR ayudan a los proveedores de salud a tomar decisiones de tratamiento basadas en evidencias, mejorando la seguridad del paciente y la calidad de la atención.
Mejora de la Eficiencia y Optimización del Flujo de Trabajo:
La transición a registros electrónicos simplifica las tareas administrativas, como la programación de citas, facturación y codificación, llevando a eficiencias operativas y ahorros de costos para las organizaciones de salud.
Perspectivas basadas en datos y gestión de la salud poblacional:
Los EHR facilitan la agregación y el análisis de datos, permitiendo a las organizaciones de salud identificar tendencias, monitorear indicadores de salud de la población e implementar intervenciones dirigidas para mejorar los resultados de salud pública.
Ventajas del software EHR
Los sistemas de Registro Electrónico de Salud (EHR) ofrecen numerosas ventajas que mejoran la atención al paciente, optimizan los procesos administrativos y mejoran la eficiencia general en las organizaciones de salud. Algunos de los beneficios clave incluyen:
Información Médica Centralizada: Los sistemas EHR consolidan la información de salud del paciente en una sola plataforma digital accesible por los proveedores de salud autorizados.
Mejora de la Atención al Paciente y la Seguridad: Los EHR apoyan la toma de decisiones clínicas proporcionando acceso en tiempo real a datos críticos del paciente, incluyendo imágenes diagnósticas, resultados de pruebas y planes de tratamiento.
Comunicación y Colaboración Mejorada: Los sistemas EHR facilitan una comunicación y colaboración sin inconvenientes entre los miembros del equipo de atención médica, incluidos médicos, enfermeras, especialistas y profesionales de la salud aliados.
Documentación y Gestión del Flujo de Trabajo Eficientes: Los EHR simplifican las tareas administrativas, como el registro, la documentación y la facturación, reduciendo el papeleo y la entrada manual de datos.
Interoperabilidad e Intercambio de Datos: Los sistemas EHR facilitan la interoperabilidad entre diferentes organizaciones y sistemas de salud, permitiendo el intercambio seguro de la información del paciente a través de plataformas dispares.
Herramientas de Apoyo a la Decisión Clínica: Los EHR incorporan herramientas de apoyo a la decisión clínica, incluyendo alertas, recordatorios y guías basadas en evidencias, para ayudar a los proveedores de salud a tomar decisiones informadas en el punto de atención.
Gestión de la Salud Poblacional: Los sistemas EHR apoyan las iniciativas de gestión de la salud de la población mediante la agregación y el análisis de datos del paciente para identificar tendencias, factores de riesgo y oportunidades de intervención.
Cumplimiento Normativo e Informes: Los sistemas EHR facilitan el cumplimiento de los requisitos normativos y mandatos de informes, como los criterios de Uso Significativo (MU), los requisitos del Programa de Pago por Calidad (QPP) y los estándares de privacidad y seguridad de HIPAA.
Desventajas de los EHR (registro de salud electrónico)
Una desventaja importante es la potencial interrupción del flujo de trabajo y el aumento de la carga administrativa durante las fases de implementación y adaptación. La transición de registros basados en papel a sistemas electrónicos puede ser lenta y costosa, requiriendo un entrenamiento extenso para el personal y períodos de ajuste.
Además, los sistemas EHR pueden encontrar problemas técnicos, como tiempos de inactividad del sistema o filtraciones de datos, lo que puede comprometer la integridad y accesibilidad de la información del paciente.
Además, el almacenamiento de datos sensibles del paciente electrónicamente puede presentar desafíos de privacidad y seguridad, incluyendo la potencialidad de acceso no autorizado o filtraciones de datos.
Beneficios de los EMR
Los sistemas de Registro Médico Electrónico (EMR) ofrecen varias ventajas a los clínicos y hospitales que contribuyen a una mejor atención al paciente, flujos de trabajo optimizados y mayor eficiencia:
Accesibilidad Mejorada y Organización para una organización de salud: Los sistemas EMR centralizan los registros médicos del paciente, incluidas notas clínicas, resultados de pruebas, historiales de medicamentos y planes de tratamiento, haciéndolos fácilmente accesibles para los proveedores de salud autorizados.
Legibilidad y Precisión Mejoradas: Los EMR eliminan la necesidad de notas manuscritas y documentación en papel, reduciendo el riesgo de registros ilegibles o incompletos.
Recuperación de Información Eficiente: Los sistemas EMR permiten a los proveedores de salud recuperar rápidamente la información del paciente durante los encuentros clínicos, reduciendo el tiempo empleado en buscar expedientes en papel o localizar puntos de datos específicos.
Integración con los Sistemas de Gestión de Prácticas de una organización de salud: Muchos sistemas EMR se integran fluidamente con el software de gestión de prácticas, facilitando los procesos de programación de citas, facturación y gestión del ciclo de ingresos.
Herramientas de Apoyo a la Decisión Clínica: Los sistemas EMR incorporan herramientas de apoyo a la decisión clínica, como alertas, recordatorios y guías clínicas, para ayudar a los proveedores a tomar decisiones de tratamiento basadas en evidencias.
Acceso Remoto e Integración de Telemedicina: Los sistemas EMR apoyan el acceso remoto y las iniciativas de telemedicina, permitiendo a los proveedores de salud acceder de manera segura a expedientes de pacientes y realizar consultas virtuales desde cualquier ubicación con conectividad a internet.
Seguridad de los Datos y Cumplimiento de la Privacidad: Los sistemas EMR emplean medidas de seguridad robustas para proteger la información sanitaria del paciente contra el acceso no autorizado, violaciones de datos o amenazas cibernéticas.
Escalabilidad y Personalización: Los sistemas EMR ofrecen opciones de escalabilidad y personalización para satisfacer las necesidades y preferencias únicas de las organizaciones de salud.
Los sistemas EMR son fundamentales en la modernización de la prestación de atención médica, mejorando los resultados del paciente y optimizando los flujos de trabajo clínicos. Al digitalizar y centralizar los registros de pacientes, los EMR capacitan a los proveedores de salud para entregar atención coordinada y de alta calidad de manera eficiente y centrada en el paciente.
Evolución del software EHR/EMR en respuesta a las demandas de la industria
Un aspecto notable de la evolución del software EHR/EMR es el énfasis en la interoperabilidad y los estándares de intercambio de datos. La interoperabilidad mejora la coordinación de la atención, suaviza las transiciones del cuidado y mejora los resultados de los pacientes asegurando que la información vital de salud sea accesible para todos los miembros del equipo de atención, independientemente de su organización o sistema de salud.
Con el creciente énfasis en el empoderamiento del paciente y la toma de decisiones compartida, los sistemas modernos de EHR/EMR priorizan interfaces fáciles de usar, portales para pacientes y características interactivas que fomentan la participación activa del paciente en su viaje de atención médica.
Los sistemas EHR/EMR usan IA, aprendizaje automático y análisis de big data para analizar datos del paciente, identificar patrones y ofrecer perspectivas accionables para decisiones clínicas, predicción de resultados de salud y ajuste de planes de tratamiento.
Los sistemas EHR/EMR modernos ofrecen aplicaciones móviles, integraciones de telemedicina y funcionalidades de mensajería segura que permiten consultas remotas, prescripciones electrónicas y monitoreo remoto de métricas de salud del paciente.
Desafíos y Consideraciones:
A pesar de su potencial transformador, la adopción e implementación de sistemas EHR y EMR presentan varios desafíos y consideraciones para las organizaciones de salud:
Costo y Asignación de Recursos para una organización de salud :
La inversión inicial y los costos de mantenimiento continuo asociados con la adopción de EHR y EMR pueden ser sustanciales, particularmente para prácticas de salud más pequeñas con recursos financieros limitados.
Preocupaciones de Seguridad de Datos y Privacidad:
Los registros electrónicos de salud deben adherirse a regulaciones estrictas de privacidad como HIPAA, requiriendo medidas de seguridad sólidas para proteger la información del paciente de accesos no autorizados y violaciones.
Interoperabilidad y Estandarización:
Lograr una interoperabilidad sin inconvenientes entre sistemas EHR y EMR dispares sigue siendo un desafío significativo dentro de la industria de la salud.
¿Cuáles son las regulaciones de seguridad con respecto a EHR/EMR de acuerdo con HIPAA?
La Ley de Portabilidad y Responsabilidad de los Seguros de Salud (HIPAA) establece regulaciones estrictas para proteger los Registros Médicos Electrónicos (EMR) y los Registros Electrónicos de Salud (EHR). Estas regulaciones aseguran la confidencialidad, integridad y disponibilidad de los datos del paciente. Los requisitos clave incluyen:
- Regla de Privacidad – Limita el acceso a la Información de Salud Protegida (PHI) y asegura el consentimiento del paciente para compartir datos.
- Regla de Seguridad – Requiere salvaguardas técnicas, administrativas y físicas (por ejemplo, cifrado, controles de acceso, registros de auditoría).
- Regla de Notificación de Violaciones – Exige la notificación de violaciones de datos a las personas afectadas y a las autoridades.
El cumplimiento ayuda a prevenir amenazas cibernéticas, accesos no autorizados y violaciones de datos, salvaguardando la privacidad del paciente.
Conclusión
En conclusión, la distinción entre los EHR y EMR reside en su alcance, interoperabilidad y funcionalidad dentro del ecosistema de salud. Mientras que ambos sistemas de registros electrónicos tienen como objetivo mejorar la atención al paciente, aumentar la eficiencia para los profesionales de la salud y apoyar la toma de decisiones informadas basadas en datos médicos, su implementación y uso varían según las necesidades organizacionales, recursos y prioridades.
A medida que la salud evoluciona en la era digital, la adopción de registros electrónicos de salud interoperables y fáciles de usar será crucial para transformar la prestación de atención, promover la salud poblacional y lograr mejores resultados para los pacientes en todo el mundo.
Cómo Medicai se integra con los sistemas EHR y EMR
Medicai se integra sin inconvenientes con los Registros Electrónicos de Salud (EHR) y los Registros Médicos Electrónicos (EMR) para agilizar los flujos de trabajo clínicos y mejorar la interoperabilidad en diferentes entornos de salud. A través de sus robustas capacidades de integración, Medicai permite a los proveedores de salud acceder, compartir y colaborar de manera segura en los datos del paciente dentro de un ecosistema digital unificado.
Al interactuar con los sistemas EHR y EMR existentes, Medicai elimina los silos de datos y facilita el intercambio de información en tiempo real, capacitando a los equipos de atención para tomar decisiones informadas y brindar atención coordinada a los pacientes.
Ya sea accediendo a expedientes de pacientes, compartiendo imágenes diagnósticas o colaborando en planes de tratamiento, la integración de Medicai con los EHR y EMR asegura una experiencia de usuario fluida mientras optimiza la eficiencia y mejora los resultados del paciente a lo largo del continuo del cuidado.
Artículos relacionados



¡Pongámonos en contacto!
Descubra cómo Medicai puede ayudarle a fortalecer su consulta y mejorar la experiencia de sus pacientes. ¿Listo para comenzar su viaje?
Reserve una demostración gratuita