De Estándar a Inteligente: Por Qué la Talla Única No Funciona en Imagen Médica
¿Y si las mismas herramientas diseñadas para apoyar a los radiólogos están limitando su potencial?
Un enfoque de talla única no funciona en la imagen médica porque no puede acomodar a pacientes reales ni a las diversas necesidades anatómicas, patológicas y de flujo de trabajo de los radiólogos. Los protocolos estándar ignoran variables críticas como el tipo de cuerpo, la complejidad de la enfermedad y las preferencias de usuario, lo que lleva a ineficiencias, brechas diagnósticas y agotamiento.
Exploremos por qué la personalización ya no es opcional y cómo los sistemas de imagen adaptativos están dando forma al futuro de la radiología.

Por qué un enfoque de talla única es problemático en la imagen médica
La imagen médica es vital para el diagnóstico y el tratamiento, pero los protocolos estandarizados a menudo chocan con la diversidad biológica y clínica de los pacientes del mundo real.
Si bien la estandarización históricamente ha mejorado la interoperabilidad y consistencia, especialmente con el desarrollo de DICOM y protocolos nacionales de dosis, se está volviendo claro que lo que funciona bien para el “paciente promedio” a menudo falla con el individuo.
Exploremos por qué una talla no se ajusta a todos en radiología.
Diversidad Anatómica
No hay dos cuerpos humanos exactamente iguales. El tamaño de los órganos, la forma, la posición y la estructura vascular varían significativamente, incluso entre individuos sanos. Los protocolos de imagen estandarizados, por definición, están basados en promedios poblacionales, lo que significa que a menudo no funcionan bien en los márgenes.
Por ejemplo, modificar los protocolos de TC es crucial para poblaciones de pacientes específicas.
- Los pacientes obesos pueden necesitar una mayor exposición, tiempo de escaneo o reconstrucción especial.
- Los niños son susceptibles a la sobreexposición en configuraciones estándar para adultos.
- Anatomías raras o anomalías vasculares pueden requerir vistas personalizadas para un diagnóstico preciso.
Los protocolos rígidos dejan poco espacio para estos ajustes a menos que los tecnólogos se desvíen del estándar, un parche arriesgado e inconsistente.
Disparidades Demográficas y de Salud
Las inequidades de imagen también persisten a través de la raza, la edad, el género y el estado socioeconómico:
- Los pacientes negros reciben menos imágenes diagnósticas que los pacientes blancos con síntomas similares.
- Las mujeres reciben detección de cáncer de mama menos personalizada a pesar de un mayor uso debido a la densidad.
- Los niños y los ancianos a menudo se someten a protocolos de imágenes estándar para adultos debido a las demandas operacionales, a pesar de necesitar enfoques diferentes.
Si bien la estandarización ofrece eficiencia, su suposición de acceso, cumplimiento y presentación biológica iguales en poblaciones diversas puede exacerbar las desigualdades existentes.
Variabilidad Patológica
La enfermedad no sigue un guion. Incluso condiciones bien conocidas como la neumonía, el ictus o el cáncer pueden presentarse de manera atípica en función de comorbilidades, etapa o estado inmune.
Los protocolos estandarizados, optimizados para patrones comunes, a menudo fallan para:
- Detectar cambios sutiles y tempranos
- Diferenciar entre patologías de apariencia similar (por ejemplo, neumonía frente a atelectasia)
- Ajustarse dinámicamente cuando la sospecha clínica evoluciona
En estos escenarios, los radiólogos a menudo requieren secuencias especializadas, vistas alternativas o entradas multimodales.
Barreras Operativas
Incluso con las mejores intenciones, los departamentos de imágenes del mundo real luchan por mantener la consistencia de los protocolos. Factores como:
- “Desviación del protocolo” — ajustes no autorizados realizados con el tiempo
- Limitaciones técnicas — máquinas más antiguas o plataformas de proveedores variables
- Escasez de personal y rotación
Esto conduce a desviaciones no intencionadas que socavan la misma estandarización.
Paradójicamente, exigir uniformidad puede resultar en una implementación fragmentada, donde los protocolos parecen consistentes en papel pero varían significativamente en la práctica.
Las Necesidades Individuales de los Pacientes No Pueden Producirse en Masa
Los pacientes traen experiencias vividas diversas, idiomas y preferencias personales. Algunos pueden no hablar el idioma local, mientras que otros pueden rechazar agentes de contraste por razones religiosas. Los niños y los ancianos con demencia a menudo luchan con las instrucciones de contención de la respiración o los exámenes prolongados.
Los protocolos estándar típicamente no tienen en cuenta:
- Comodidad cultural
- Limitaciones físicas
- Estados psicológicos
- Barreras de acceso en entornos rurales o con recursos limitados
Los protocolos de imagen deben ser adaptables a la anatomía y a la enfermedad, y al contexto humano en el que se brinda el cuidado para servir a todos los pacientes de manera equitativa.
El Modelo de Flujo de Trabajo Estándar: Diseñado para Velocidad, No Precisión
Los protocolos de imagen de talla única pasan por alto la diversidad de pacientes, y el flujo de trabajo actual en los departamentos de radiología exacerba este problema. Diseñados para velocidad y volumen, el sistema prioriza el procesamiento rápido sobre la adaptabilidad y personalización.
Aunque la estandarización buscaba la consistencia, ha creado un entorno de alta presión que compromete la claridad diagnóstica y la colaboración del clínico.
Mentalidad de Línea de Ensamblaje en la Radiología Moderna
Según un estudio, los radiólogos son cada vez más vistos como procesadores de imágenes en lugar de tomadores de decisiones clínicas. El énfasis está en despejar colas, no en entender las necesidades matizadas del caso o el paciente.
¿El resultado?
Una cultura donde se recompensa la cantidad sobre la calidad, y donde el software refleja esa realidad.
Las plataformas de imagen están construidas para un rendimiento estándar, no para un cuidado a medida. Las estaciones de trabajo a menudo carecen de flexibilidad, obligando a cada usuario a pasar por los mismos pasos rígidos independientemente de la modalidad, urgencia o preferencia del usuario.
Esta desconexión dificulta la calidad del cuidado y contribuye al agotamiento profesional, ya que los radiólogos sienten que están compitiendo contra el sistema en lugar de trabajar con él.
Puntos de Fricción del Flujo de Trabajo que Comprometen el Cuidado
Incluso los radiólogos más experimentados se ven ralentizados por sistemas que no están diseñados para apoyar un cuidado complejo e individualizado. Algunos de los cuellos de botella más comunes en los flujos de trabajo tradicionales incluyen:
- Exámenes Anteriores Inaccesibles: Acceder a imágenes históricas debería ser fácil, pero las demoras y la mala integración complican la detección de cambios sutiles, vitales en oncología, neurología y casos de trauma.
- Protocolos de Colgado Inadecuados: Las configuraciones de pantalla que no se alinean con el diseño preferido del usuario o el tipo de caso resultan en clics adicionales, reorganización y desorden visual.
- Ineficiencias de Interfaz: Herramientas ocultas, navegación confusa y una interfaz de usuario no receptiva causan sobrecarga cognitiva, resultando en una eficiencia reducida y detalles perdidos, no debido a falta de experiencia, sino por la carga tecnológica.
Estos problemas resaltan los riesgos de priorizar la rigidez del sistema sobre la flexibilidad clínica, especialmente a medida que la demanda de diagnóstico aumenta y la imagen desempeña un papel más importante en las vías de atención.

Casos Contra Sistemas Uniformes para Radiólogos
Cada paciente es único, y también lo es el enfoque de cada radiólogo para pensar, trabajar e interpretar imágenes. Los procedimientos de imagen estándar a menudo pasan por alto estas diferencias en cómo los radiólogos analizan las imágenes.
La Variabilidad Humana Se Encuentra con la Rigidez del Sistema
La radiología no es un campo puramente técnico, es uno humano. Los radiólogos traen sus personalidades, fortalezas, hábitos y respuestas al estrés en cada caso que leen. Estas diferencias incluyen:
- Variaciones en la percepción visual y estrategias de navegación en imágenes
- Diferentes niveles de fluidez tecnológica y experiencia con herramientas digitales
- Preferencias para la disposición de la interfaz, flujos de trabajo de informes y herramientas de anotación
- Diferencias en habilidades motoras, ritmo cognitivo y umbrales de fatiga
Cuando los sistemas fallan en adaptarse a factores específicos del usuario, los radiólogos deben adherirse a flujos de trabajo rígidos que pueden obstaculizar su desempeño. Esto puede llevar a un desajuste entre sus métodos de trabajo preferidos y las expectativas del sistema.
Estrés, Fatiga, y el Costo de la Inflexibilidad
La radiología es una especialidad exigente que requiere largas horas y casos complejos, lo que lleva a una carga cognitiva y fatiga emocional. Sin embargo, la mayoría de los sistemas de imagen no consideran el enfoque del radiólogo, el ancho de banda mental o el estrés emocional.
Fue entonces cuando se introdujo el concepto de computación afectiva.
La computación afectiva es una tecnología que responde a las emociones y el estrés humanos. Imagínese una plataforma que detecte sobrecarga cognitiva, reduzca notificaciones no esenciales, simplifique la interfaz o priorice funciones de apoyo a la decisión.
Herramientas Uniformes en un Mundo Especializado
Irónicamente, las herramientas siguen siendo unidimensionales a medida que la radiología se vuelve más especializada, como en la neurorradiología y el sistema musculoesquelético. Ya sea interpretando TCs de trauma o RM de mama, la interfaz no cambia, a pesar de las diferentes tareas y demandas cognitivas.
Una plataforma adaptativa reconocería esto. Cambiaría basándose en:
- La especialidad y preferencias del radiólogo
- El tipo de examen que se está leyendo
- El desempeño en tiempo real del usuario y patrones de estrés
Este nivel de personalización no es solo una mejora en la experiencia del usuario, es un multiplicador del rendimiento clínico.
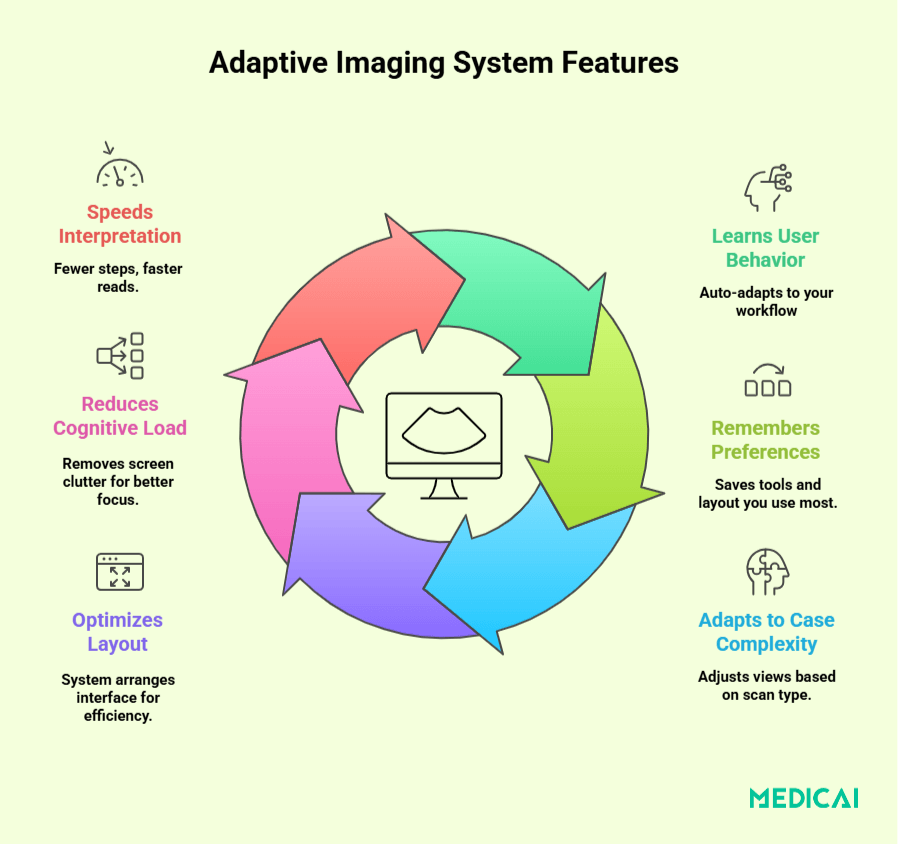
Cómo se Ven los Sistemas de Imagen Adaptativos
¿Cómo es la solución si los protocolos rígidos y las plataformas estandarizadas son el problema? La respuesta reside en sistemas de imagen adaptativos, tecnologías diseñadas para casos y para aquellos que los gestionan.
Perfiles Específicos del Usuario que Aprenden y se Ajustan
La base de un sistema adaptativo es su capacidad para reconocer y responder al radiólogo individual. No se trata de cambiar los colores de los botones o guardar presets de monitores, sino de construir un perfil inteligente que evoluciona con el usuario.
Estos sistemas capturan:
- Secuencias de visualización preferidas o arreglos de imágenes
- Herramientas y accesos directos utilizados con frecuencia
- Velocidad y estilo de navegación de imágenes
- Patrones de toma de decisiones o vacilación
Con el tiempo, la plataforma se adapta. Conoce tu flujo de trabajo, anticipa lo que necesitas antes de que lo pidas y crea un entorno de trabajo que se siente a medida, no forzado.
Respuesta en Tiempo Real a la Carga Cognitiva
La verdadera adaptabilidad también significa responder a más que clics y configuraciones. Significa reconocer cuándo el radiólogo está estresado, abrumado o distraído y ofrecer apoyo, no más ruido.
La computación afectiva hace esto posible. Imagínese una plataforma que detecte:
- Navegación de imagen más lenta de lo normal
- Pulsaciones de teclas perdidas o entrada errática
- Tiempo extendido en vistas específicas
- Cambios en la velocidad o movimiento del cursor
A partir de esto, el sistema puede hacer ajustes inteligentes y compasivos: pausar pop-ups, simplificar menús, mostrar herramientas útiles o ofrecer asistencia de AI para tareas de alta dificultad.
Esto no se trata de reemplazar a los radiólogos. Se trata de darles un copiloto más inteligente que sepa cuándo ayudar y cuándo hacerse a un lado.
Adaptación a Tareas Específicas que Siguen el Contexto Clínico
La adaptabilidad no debería detenerse en el usuario. Debería extenderse al tipo de caso que se está leyendo.
Por ejemplo, una mamografía de detección puede requerir comparaciones rápidas, lado a lado, o un TC por trauma múltiple puede requerir herramientas de navegación de cuerpo completo y cambios rápidos entre ventanas de hueso y tejido blando.
Los sistemas adaptativos proporcionan flujos de trabajo personalizados basados en la modalidad, sospecha clínica, urgencia y complejidad de la imagen, minimizando la carga cognitiva y ayudando a los radiólogos a centrarse en la interpretación en lugar de la gestión de la interfaz.

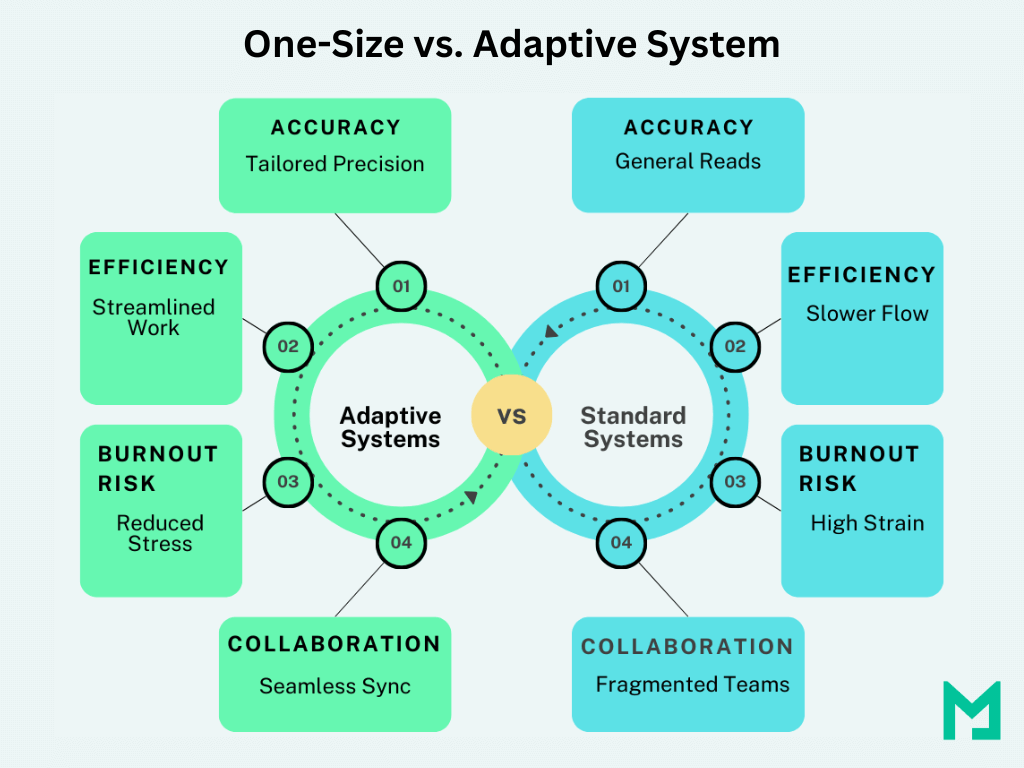
Beneficios de Ir Más Allá de la Talla Única
Pasar de sistemas de imagen estandarizados a adaptativos mejora la precisión diagnóstica, la eficiencia del flujo de trabajo y la seguridad del paciente. Cuando la tecnología se alinea con las necesidades de los radiólogos, impacta positivamente en todo el sistema de atención médica.
Mejora de la Precisión Diagnóstica
Los radiólogos dependen de patrones y detalles en las imágenes, pero malas interfaces y navegación pueden llevar a errores. Los sistemas adaptativos reducen la fricción y preservan el enfoque al alinearse con el estilo natural de lectura y preferencias visuales de cada radiólogo.
Puede llevar a:
- Menos hallazgos omitidos
- Interpretaciones más seguras
- Mayor consistencia en casos complejos o limítrofes
Aumento de la Eficiencia del Flujo de Trabajo
Los sistemas adaptativos ahorran tiempo al:
- Mostrar automáticamente herramientas o secuencias preferidas
- Reducir pasos redundantes
- Minimizar la sobrecarga de la interfaz
- Precargar comparaciones históricas o antecedentes relevantes
- Apoyar la toma de decisiones a través de triage asistido por AI
Esto minimiza los cambios cognitivos y la fatiga, permitiendo a los radiólogos trabajar más rápido con mayor claridad y menos estrés. El resultado es menos retardos, soluciones alternativas y pasos omitidos que desperdicien tiempo.
Mejores Resultados para los Pacientes
Cuando sistemas inteligentes y receptivos apoyan a los radiólogos, los pacientes se benefician de manera real:
- Diagnósticos más rápidos significan tratamiento más temprano.
- Interpretaciones más exactas reducen la necesidad de imágenes repetidas o seguimientos.
- Imágenes personalizadas aumentan la seguridad al reducir el uso innecesario de radiación o contraste.
- Flujos de trabajo más inteligentes minimizan los tiempos de espera y mejoran el acceso, especialmente en entornos con recursos limitados.
El Papel de los Innovadores de la Industria
Abordar las limitaciones de las imágenes de talla única requiere la innovación tecnológica que realmente entienda la radiología. Plataformas emergentes como Medicai están repensando cómo los radiólogos interactúan con sus herramientas.
De Herramientas Estáticas a Entornos Adaptativos
Los sistemas tradicionales se construyeron para volumen y estandarización. Los innovadores de hoy están construyendo plataformas que priorizan la inteligencia, la flexibilidad y la experiencia del usuario.
Estas plataformas adaptativas:
- Aprenden del comportamiento y las preferencias del usuario individual
- Adapta interfaces para coincidir con la especialidad, modalidad y complejidad del caso
- Reducen la sobrecarga visual y cognitiva con herramientas conscientes del contexto
- Permiten la colaboración en tiempo real a través de roles sin interrumpir el flujo de trabajo
Es un cambio de infraestructura rígida a diseño dinámico y receptivo que prioriza las necesidades del radiólogo.
Construyendo para el Flujo de Trabajo del Mundo Real
Las soluciones más visionarias integran:
- Visualización DICOM inteligente con memoria de disposición personalizada
- Funciones seguras de colaboración entre equipos
- Herramientas de guía y triage asistidas por AI que mejoran, no reemplazan, la intuición humana
- Diseño modular que funciona a través de sistemas, especialidades y contextos legales o clínicos
La verdadera personalización en imagen comienza con entender al usuario. Las innovaciones más impactantes se adaptan no solo a la complejidad del paciente, sino también a la forma en que los radiólogos trabajan mejor.
Conclusión
La imagen estandarizada es limitada; los radiólogos de hoy requieren herramientas adaptables para la complejidad del paciente, la variabilidad del usuario y el contexto clínico. Un enfoque de talla única puede llevar a la ineficiencia, hallazgos omitidos y agotamiento.
El futuro reside en sistemas inteligentes como Medicai, que evolucionan con los usuarios para mejorar la colaboración y apoyar una toma de decisiones precisa. Nuestra plataforma adaptativa ayuda a los equipos de atención médica a brindar cuidados más rápidos, inteligentes y seguros.
Artículos relacionados



¡Pongámonos en contacto!
Descubra cómo Medicai puede ayudarle a fortalecer su consulta y mejorar la experiencia de sus pacientes. ¿Listo para comenzar su viaje?
Reserve una demostración gratuita

