¿Qué significaría tener un intercambio de datos en la imágenes médicas?
¿Qué es un Intercambio de Información de Salud?
El Intercambio de Información de Salud (HIE) es el intercambio electrónico de información de salud entre organizaciones y proveedores de atención médica. Este sistema permite el intercambio seguro y eficiente de datos médicos de pacientes, incluyendo demografía, historiales médicos, resultados de laboratorio, listas de medicamentos e imágenes de diagnóstico a través de diversos entornos de atención médica.
¿Por qué es importante el Intercambio de Información de Salud?
Beneficios del intercambio electrónico de información de salud:
1. Mejorada Coordinación de la Atención:
Las redes HIE facilitan el flujo continuo de información del paciente entre proveedores de atención primaria, especialistas, hospitales y otras entidades de salud. Esta interconexión asegura que todos los profesionales de la salud involucrados en la atención de un paciente tengan acceso a la información más actualizada, mejorando la comunicación y colaboración.
2. Mejorados Resultados del Paciente:
Con acceso inmediato a los datos completos del paciente, los proveedores de salud pueden tomar decisiones más informadas, lo que lleva a diagnósticos más precisos, intervenciones oportunas y planes de tratamiento personalizados, mejorando finalmente la calidad de la atención al paciente.
3. Reducción de Pruebas Redundantes:
Las redes HIE ayudan a eliminar la necesidad de realizar pruebas médicas y procedimientos duplicados. Al compartir resultados de pruebas y estudios de imágenes a través de diferentes instalaciones de salud, se evita la exposición innecesaria a la radiación y otros riesgos, mientras que los costos de atención médica se reducen significativamente.
4. Aumento de la Eficiencia:
El intercambio electrónico de información de salud simplifica los procesos administrativos y reduce el papeleo. Esta eficiencia permite a los proveedores de salud centrarse más en la atención al paciente y menos en la gestión de registros, lo que lleva a una entrega de servicios más rápida y efectiva.
5. Mejorados Informes de Salud Pública:
Los sistemas HIE apoyan el informe y análisis en tiempo real de los datos de salud pública. Esta capacidad es crucial para monitorear brotes de enfermedades, rastrear tendencias de salud pública e implementar intervenciones oportunas para abordar emergencias de salud.
6. Empoderamiento del Paciente:
Los pacientes se benefician del mejor acceso a sus propios registros de salud a través de las redes HIE. Esta transparencia permite a los pacientes estar más involucrados en su propia atención médica, entender mejor sus opciones de tratamiento y tomar decisiones más informadas sobre su salud.
7. Soporte para la Atención Basada en el Valor:
Las redes HIE son esenciales para la transición a modelos de atención basados en el valor, donde los proveedores de salud son recompensados por la calidad en lugar de la cantidad de la atención que brindan. Al proporcionar datos completos, HIE apoya la medición del rendimiento, la gestión de riesgos y el desarrollo de estrategias de atención efectivas.
En resumen, el intercambio de información de salud es un componente crítico de la infraestructura de salud moderna. Mejora la calidad, seguridad y eficiencia de la atención al paciente al garantizar que la información de salud vital sea accesible cuando y donde se necesita.
¿Qué ley federal obligó a los médicos a utilizar el Intercambio de Información de Salud (HIE)?
La ley federal que obligó a los médicos a utilizar el Intercambio de Información de Salud (HIE) es la Ley de Tecnología de la Información de Salud para la Economía y la Salud Clínica (HITECH). Promulgada como parte de la Ley de Recuperación y Reinversión Estadounidense (ARRA) de 2009, la Ley HITECH fue diseñada para promover la adopción y uso significativo de tecnología de información de salud, específicamente los registros de salud electrónicos (EHR) y los HIE.
La Ley HITECH proporcionó incentivos financieros para que los proveedores de atención médica adoptaran y utilizaran significativamente la tecnología EHR, lo que incluye el intercambio de información de salud a través de HIE para mejorar la atención al paciente, reducir errores e incrementar la eficiencia en el sistema de salud. La ley también estableció sanciones para los proveedores que no adoptaron EHR y cumplieron con los criterios de uso significativo para ciertas fechas.
¿Cuáles son los estándares de intercambio de información de salud?
Los estándares de Intercambio de Información de Salud (HIE) son protocolos y directrices que aseguran el intercambio seguro, preciso y eficiente de información de salud a través de diferentes sistemas de atención médica. Estos estándares facilitan la interoperabilidad entre diversos sistemas de tecnología de salud, permitiendo el intercambio de datos sin problemas y mejorando la atención al paciente. Los estándares clave de HIE incluyen:
- Estándares de HL7 (Health Level Seven): Estos son un conjunto de estándares internacionales para el intercambio, integración, intercambio y recuperación de información de salud electrónica. Los estándares HL7 incluyen HL7 Versión 2 (V2), que es ampliamente utilizado para mensajes en entornos clínicos, y HL7 Versión 3 (V3), que se centra en un marco más completo para el intercambio de datos.
- FHIR (Fast Healthcare Interoperability Resources): Desarrollado por HL7, FHIR es un estándar para el intercambio electrónico de información de salud. Utiliza tecnologías web modernas y está diseñado para ser flexible, permitiendo una implementación e integración fáciles con sistemas existentes.
- C-CDA (Consolidated Clinical Document Architecture): Este estándar, también desarrollado por HL7, se utiliza para la representación estructurada de documentos clínicos. Asegura que documentos como resúmenes de alta y notas de progreso sean consistentes y se puedan compartir fácilmente a través de diferentes sistemas.
- DICOM (Digital Imaging and Communications in Medicine): DICOM es el estándar para manejar, almacenar, imprimir y transmitir información en la imagenología médica. Asegura que las imágenes y los datos relacionados se manejen y se intercambien consistentemente.
¿Qué es TEFCA?
TEFCA, o el Marco de Intercambio de Confianza y Acuerdo Común, es un marco regulatorio establecido por la Oficina del Coordinador Nacional de Tecnología de Información de Salud (ONC) en los Estados Unidos. TEFCA tiene como objetivo crear un sistema estandarizado e interoperable para el intercambio de información de salud en todo el país. Aquí están los elementos clave y metas de TEFCA:
- Marco de Intercambio de Confianza (TEF): Esta parte de TEFCA proporciona un conjunto de principios y políticas diseñadas para promover la confianza y la interoperabilidad entre diferentes redes de información de salud (HIN). Describe cómo las HIN deben interactuar entre sí para apoyar el intercambio seguro de datos a nivel nacional.
- Acuerdo Común: El Acuerdo Común es un contrato legal y operacional que las organizaciones deben firmar para participar en la red de TEFCA. Especifica las reglas de intercambio de datos, incluyendo privacidad, seguridad y estándares técnicos.
- Redes de Información de Salud Calificadas (QHINs): Bajo TEFCA, ciertas redes de información de salud son designadas como QHINs. Estas redes están certificadas para facilitar el intercambio de datos y deben cumplir con criterios técnicos y operativos específicos. Las QHINs actúan como centros que conectan varios intercambios de información de salud y otras redes.
-
Principios Fundamentales: TEFCA se basa en un conjunto de principios fundamentales destinados a fomentar la interoperabilidad:
- Estandarización: Asegurando que todo el intercambio de datos siga los estándares técnicos establecidos.
- Privacidad y Seguridad: Protegiendo la información del paciente cumpliendo con medidas rigurosas de privacidad y seguridad.
- Transparencia: Promoviendo la comunicación abierta y transparencia entre los participantes.
- Acceso del Paciente: Asegurando que los pacientes tengan fácil acceso a su información de salud.
- Mejora e Innovación: Fomentando la mejora continua y la innovación en TI de salud.
-
Metas de TEFCA:
- Interoperabilidad nacional: Lograr un intercambio sin problemas de información de salud en todos los Estados Unidos.
- Mejorada Coordinación de la Atención: Facilitando una mejor coordinación de la atención al hacer que los datos del paciente estén disponibles para todos los proveedores de salud autorizados.
- Mejorados Resultados de Salud: Usar el intercambio de datos para mejorar los resultados del paciente mediante decisiones clínicas mejor informadas.
- Eficiencia Operativa: Reducir la carga administrativa y los costos asociados con la gestión e intercambio de información de salud.
- Empoderamiento del Paciente: Dar a los pacientes mayor control y acceso a su información de salud.
- Implementación: TEFCA implica un proceso de implementación por fases donde las organizaciones participantes adoptan gradualmente los estándares y políticas del marco. Este proceso incluye el establecimiento de estructuras de gobernanza, infraestructura técnica y mecanismos de cumplimiento.
En general, TEFCA representa un paso significativo hacia la creación de un ecosistema de información de salud cohesivo, interoperable y seguro en los Estados Unidos. Tiene como objetivo eliminar las barreras para el intercambio de datos, mejorar la calidad de la atención y empoderar a los pacientes asegurando que la información de salud sea accesible, confiable y segura.
¿Qué es un QHIN?
Una Red de Información de Salud Calificada (QHIN) es un componente clave del Marco de Intercambio de Confianza y Acuerdo Común (TEFCA), un marco regulatorio establecido por la Oficina del Coordinador Nacional de Tecnología de Información de Salud (ONC) en los Estados Unidos. Aquí están los aspectos clave de las QHINs:
- Definición: Una QHIN es una organización que ha sido designada y certificada para facilitar el intercambio de información de salud entre diferentes entidades y redes de atención médica en conformidad con los estándares de TEFCA.
- Rol: Las QHINs sirven como intermediarias confiables que conectan diversas Redes de Información de Salud (HINs), permitiendo un intercambio de datos seguro e interoperable a nivel nacional. Ayudan a estandarizar y agilizar el proceso de compartir información de salud entre sistemas dispares.
-
Responsabilidades:
- nacional: Asegurar que el intercambio de datos sea interoperable, siguiendo las pautas y estándares técnicos de TEFCA.
- Seguridad y Privacidad: Mantener medidas de seguridad y privacidad sólidas para proteger la información del paciente durante el proceso de intercambio.
- Intercambio de Datos: Facilitar la transferencia de información de salud entre entidades participantes, incluidos hospitales, clínicas, farmacias y otros proveedores de atención médica.
- Coincidencia de Pacientes: Implementar algoritmos confiables de coincidencia de pacientes para asegurar que la información de salud esté correctamente vinculada al paciente correcto.
- Cumplimiento: Cumplir con los requisitos legales, operativos y técnicos de TEFCA para mantener la certificación como una QHIN.
-
Beneficios:
- Mejorado Acceso a Datos: Las QHINs mejoran la capacidad de los proveedores de atención médica para acceder a información completa de los pacientes de diversas fuentes, llevando a decisiones clínicas mejor informadas.
- Mejorada Coordinación de la Atención: Al conectar diferentes HINs, las QHINs apoyan los esfuerzos de atención coordinada, reduciendo pruebas redundantes y mejorando los resultados de los pacientes.
- Interoperabilidad Nacional: Las QHINs son instrumentales para lograr la interoperabilidad a nivel nacional, asegurando que la información de salud pueda compartirse sin problemas a través de fronteras estatales y regionales.
- Eficiencia: Los procesos de intercambio de datos optimizados reducen las cargas administrativas y mejoran la eficiencia operativa dentro de los sistemas de salud.
- Implementación: Las QHINs pasan por un proceso de certificación riguroso para asegurar que cumplen con los estándares de TEFCA. Este proceso incluye demostrar su capacidad para intercambiar información de salud de manera segura y efectiva, cumplir con las regulaciones de privacidad y apoyar la infraestructura técnica requerida para la interoperabilidad.
En resumen, las QHINs son integrales para la implementación exitosa de TEFCA, proporcionando la infraestructura y gobernanza necesarias para permitir el intercambio seguro, estandarizado e interoperable de información de salud en los Estados Unidos. Desempeñan un papel crucial en mejorar la calidad, seguridad y eficiencia de la entrega de atención médica al facilitar un mejor acceso a datos y coordinación entre los proveedores de salud.
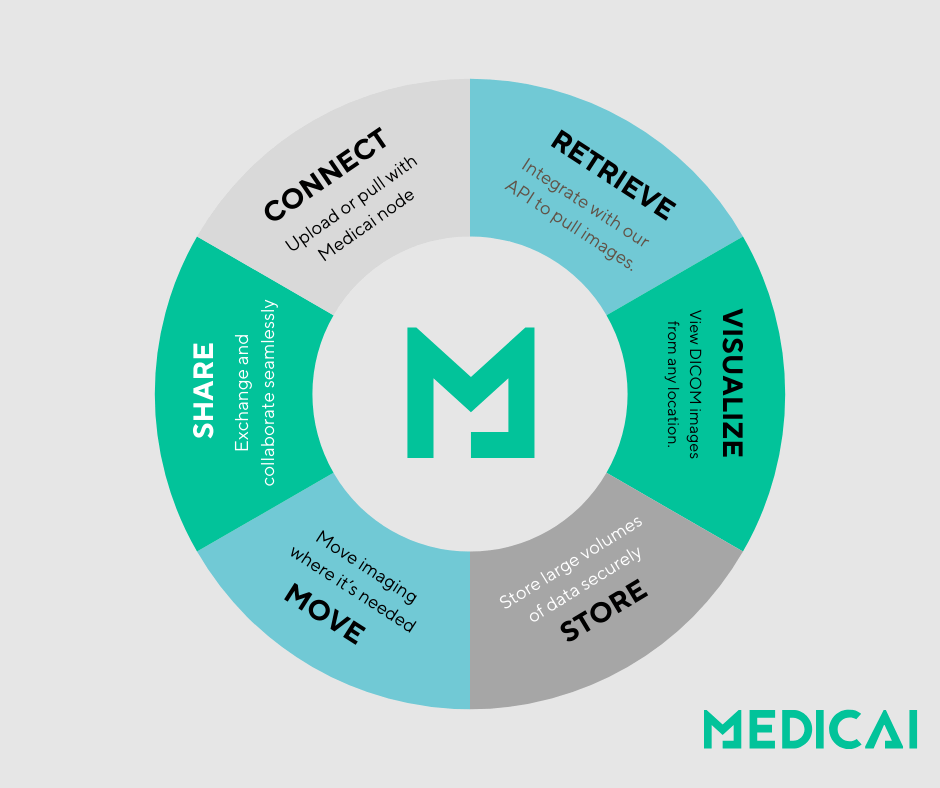
Redes de intercambio de imágenes médicas
Las redes de intercambio de imágenes médicas se refieren a sistemas y protocolos interconectados que permiten a los proveedores de atención médica compartir de forma segura los datos de imágenes médicas a través de diferentes entornos de atención médica, instituciones y ubicaciones geográficas. Estas redes facilitan la transmisión sin contratiempos de imágenes de diagnóstico tales como radiografías, tomografías computarizadas, resonancias magnéticas e imágenes de ultrasonido entre departamentos de radiología , especialistas, médicos de atención primaria y otros profesionales de la salud involucrados en la atención al paciente.
La importancia de las redes de intercambio de imágenes médicas en la atención médica radica en su capacidad para mejorar la coordinación de la atención, aumentar la precisión del diagnóstico y agilizar los procesos de tratamiento. Al permitir que los proveedores de atención médica accedan y revisen el historial completo de imágenes de un paciente, independientemente de dónde fueron tomadas originalmente, estas redes promueven una toma de decisiones informada y la continuidad de la atención. Reducen la necesidad de realizar pruebas de imagen duplicadas, lo que no solo ahorra tiempo y costos, sino que también minimiza la exposición del paciente a la radiación. Además, las redes de intercambio de imágenes médicas apoyan la telemedicina y las consultas a distancia, permitiendo que los especialistas colaboren de manera eficiente y proporcionen intervenciones oportunas para los pacientes, independientemente de su ubicación.
En esencia, estas redes juegan un papel crucial en la entrega de atención médica moderna al aprovechar la tecnología para asegurar que los datos de imágenes médicas sean accesibles, seguros e interoperables en todo el ecosistema de atención médica. Contribuyen a mejorar los resultados del paciente, la eficiencia operativa y la calidad general de la atención al facilitar el acceso rápido a información diagnóstica crítica.
Tecnologías y Estándares
- DICOM (Digital Imaging and Communications in Medicine): Explicar el protocolo estándar utilizado para el intercambio de imágenes médicas.
- Soluciones basadas en la nube: Discutir cómo la tecnología en la nube permite el intercambio seguro y escalable de imágenes.
-
nacional: Abordar los desafíos y soluciones para integrar diferentes sistemas de imágenes e infraestructuras de TI de salud.
Desafíos y Soluciones para las Redes de Intercambio de Imágenes Médicas
1. nacional
- Desafío: Los diferentes sistemas de salud y equipos de imágenes a menudo utilizan varios estándares y protocolos, lo que dificulta el intercambio e interpretación sin problemas de las imágenes médicas.
- Solución: La adopción de protocolos estandarizados como DICOM (Digital Imaging and Communications in Medicine) y HL7 (Health Level Seven) puede mejorar la interoperabilidad. Iniciativas como Integrating the Healthcare Enterprise (IHE) promueven el uso de estos estándares para asegurar que los sistemas puedan comunicarse de manera efectiva.
2. Seguridad y Privacidad de los Datos
- Desafío: Los datos de imágenes médicas contienen información sensible del paciente, lo que los convierte en un objetivo principal para los ciberataques. Asegurar la privacidad y seguridad de los datos durante el intercambio es crítico.
- Solución: Implementar métodos de encriptación robustos y canales de comunicación seguros para proteger los datos en tránsito y en reposo. Cumplir con regulaciones como HIPAA (Health Insurance Portability and Accountability Act) en los EE.UU. es esencial. Las auditorías de seguridad regulares y las evaluaciones de riesgos pueden proteger aún más los datos.
3. Integración de Datos
- Desafío: Integrar datos de imágenes con los Registros Electrónicos de Salud (EHRs) existentes y otros sistemas de TI de salud puede ser complejo.
- Solución: Utilizar middleware y motores de interfaz que puedan traducir y mapear datos de sistemas dispares en un formato unificado. Las redes de Intercambio de Información de Salud (HIE) y las plataformas basadas en la nube pueden facilitar una integración más fluida y acceso a los datos de imágenes.
4. Alto Volumen de Datos
- Desafío: Los archivos de imágenes médicas, especialmente aquellos de tomografías computarizadas y resonancias magnéticas, son grandes y requieren almacenamiento significativo y ancho de banda para su transmisión.
- Solución: Las soluciones de almacenamiento en la nube ofrecen opciones escalables y rentables para manejar grandes volúmenes de datos. Las tecnologías de compresión y los formatos de imágenes avanzados pueden reducir el tamaño de los archivos sin comprometer la calidad. Las redes de entrega de contenido (CDNs) pueden optimizar la entrega de archivos grandes a través de internet.
5. Adopción del Usuario
- Desafío: Los proveedores de atención médica pueden ser reacios a adoptar nuevas tecnologías debido a la percepción de complejidad, costos o interrupciones del flujo de trabajo.
- Solución: Proporcionar capacitación y soporte comprensivos al personal de salud. Demostrar los beneficios de las redes de intercambio de imágenes médicas, como la mejora en la precisión diagnóstica y eficiencia, puede ayudar a impulsar la adopción. Ofrecer interfaces intuitivas y fáciles de usar también puede facilitar la transición.
6. Cumplimiento Regulatorio
- Desafío: Navegar el paisaje regulatorio para el intercambio de datos de salud puede ser desconcertante, con diferentes requisitos en distintas regiones y países.
- Solución: Desarrollar una comprensión detallada de las regulaciones relevantes en cada jurisdicción. Colaborar con expertos legales y de cumplimiento para asegurar que la red de intercambio de imágenes cumpla con todas las leyes aplicables. Implementar herramientas de gestión de cumplimiento puede ayudar a mantener la adherencia a las regulaciones.
7. Latencia y Confiabilidad de la Red
- Desafío: La velocidad y confiabilidad de las conexiones de red pueden afectar el intercambio oportuno de datos de imágenes médicas, especialmente en áreas remotas o desatendidas.
- Solución: Utilizar conexiones a internet de alta velocidad y rutas de red redundantes para asegurar la confiabilidad y reducir la latencia. Implementar estrategias de edge computing puede acercar el poder de procesamiento a la fuente de datos, mejorando el rendimiento.
8. Dependencia de un solo proveedor
- Desafío: Depender de un solo proveedor para soluciones de imágenes médicas puede limitar la flexibilidad y aumentar los costos.
-
Solución: Optar por archivos de almacenamiento neutrales para proveedores (VNAs) que soporten múltiples formatos y estándares, permitiendo mayor flexibilidad e interoperabilidad. Fomentar soluciones de código abierto y colaboración en toda la industria para evitar la dependencia de un solo proveedor.
Preguntas Frecuentes:
1. ¿Cuáles son algunos beneficios de un intercambio de información de salud?
- El Intercambio de Información de Salud (HIE) ofrece numerosos beneficios que mejoran la calidad, eficiencia y seguridad de la prestación de atención médica. Aquí algunos beneficios clave:
- Mejorada Atención al Paciente: HIE permite a los proveedores de atención médica acceder a registros completos del paciente, lo que lleva a una toma de decisiones más informada y una mejor coordinación de la atención. Esto reduce la probabilidad de errores médicos y mejora los resultados generales de los pacientes.
- Mayor Eficiencia: Permitir el intercambio rápido y fácil de información del paciente hace que HIE reduzca la necesidad de pruebas y procedimientos duplicados, ahorrando tiempo y recursos. Agiliza los procesos administrativos y reduce el papeleo, permitiendo a los proveedores de atención médica centrarse más en la atención al paciente.
- Costos Reducidos: HIE ayuda a eliminar pruebas y procedimientos redundantes, lo que puede llevar a ahorros significativos para proveedores de atención médica y pacientes. También reduce la carga administrativa asociada con la gestión y transferencia de registros en papel.
- Mejorados Informes de Salud Pública: HIE facilita el informe en tiempo real de datos de salud pública, lo que puede mejorar la vigilancia de enfermedades, la gestión de brotes y las respuestas de salud pública. Permite un mejor monitoreo y gestión de enfermedades crónicas y salud de población.
- Mejorada Seguridad del Paciente: Con acceso a historiales completos de pacientes, incluidas listas de medicamentos y alergias, los proveedores de atención médica pueden evitar interacciones medicamentosas dañinas y otros problemas potenciales de seguridad. HIE reduce el riesgo de errores relacionados con información incompleta o faltante.
- Mejorada Coordinación de la Atención: HIE favorece mejor comunicación y coordinación entre diferentes proveedores de atención médica, incluidos médicos de atención primaria, especialistas, hospitales y otras instalaciones de atención. Esto es particularmente beneficioso para pacientes con condiciones complejas o crónicas que ven a múltiples proveedores.
- Empoderamiento del Paciente: Los pacientes se benefician de HIE ya que les permite tener más control sobre su información de salud. Pueden acceder a sus registros, monitorizar su salud y participar más activamente en su atención.
- Atención de Emergencia: En situaciones de emergencia, tener acceso inmediato a la historia médica de un paciente a través de HIE puede ser crítico. Permite a los proveedores de atención de emergencias tomar decisiones de tratamiento rápidas y precisas, potencialmente salvando vidas.
- Apoyo para la Investigación e Innovación: HIE proporciona datos valiosos que pueden usarse para investigación clínica, mejora de calidad y desarrollo de nuevos tratamientos y tecnologías. Los investigadores pueden analizar grandes conjuntos de datos para identificar tendencias, resultados y mejores prácticas.
- Cumplimiento Regulatorio: HIE ayuda a las organizaciones de atención médica a cumplir con los requisitos regulatorios, como los relacionados con el uso significativo de registros de salud electrónicos y modelos de atención basada en el valor. Asegura que los datos se compartan de manera segura y de acuerdo con estándares legales y éticos.
En general, el Intercambio de Información de Salud juega un papel vital en la creación de un sistema de atención médica más integrado, eficiente y efectivo, beneficiando a proveedores, pacientes y a la comunidad de salud en general.
2. ¿Cuál es la diferencia entre EHR y HIE?
Los Registros Electrónicos de Salud (EHR) y el Intercambio de Información de Salud (HIE) son componentes críticos de los sistemas modernos de TI de atención médica, pero cumplen propósitos distintos:
-
Registros Electrónicos de Salud (EHR):
- Definición: Los EHR son versiones digitales de las historias clínicas en papel de los pacientes. Contienen datos completos y en tiempo real del paciente, incluidos historial médico, diagnósticos, medicamentos, planes de tratamiento, fechas de vacunación, alergias, imágenes de radiología y resultados de pruebas de laboratorio.
- Propósito: El propósito principal de los EHR es proporcionar a los proveedores de atención médica acceso inmediato a la información de salud de un paciente. Esto facilita una mejor toma de decisiones clínicas, mejora la atención al paciente y aumenta la eficiencia dentro de una organización de salud.
- Uso: Los EHR se usan dentro de organizaciones de atención médica individuales, como hospitales, clínicas o consultorios médicos. Son mantenidos por proveedores de atención médica y contienen información específica de los encuentros y tratamientos proporcionados dentro de esa organización.
-
Características:
- Documentación clínica y toma de notas
- Gestión de pedidos y prescripciones
- Gestión de resultados para pruebas de laboratorio e imágenes
- Sistemas de apoyo a la decisión clínica
- Portales para pacientes con acceso directo a la información de salud
-
Intercambio de Información de Salud (HIE):
- Definición: HIE se refiere al proceso de intercambio electrónico de información de salud a través de diferentes organizaciones y entornos de atención médica. Abarca la tecnología, estándares y políticas que permiten el intercambio seguro y sin problemas de datos de salud.
- Propósito: El objetivo principal de HIE es facilitar el intercambio de información del paciente entre varios proveedores de atención médica, asegurando la continuidad de la atención, reduciendo pruebas y procedimientos redundantes y mejorando la calidad general del cuidado de la salud.
- Uso: Las HIE operan a través de múltiples organizaciones de salud, regiones o incluso nacionales. Permiten el intercambio de datos entre diferentes sistemas EHR, permitiendo que diferentes proveedores accedan y compartan la información del paciente.
-
Características:
- Intercambio seguro de datos entre entidades de atención médica
- Soporte para varios estándares y formatos de datos (ej., HL7, FHIR, CCD)
- Algoritmos de coincidencia de pacientes para asegurar la identificación precisa a través de sistemas
- Intercambio basado en consulta, donde los proveedores pueden solicitar información del paciente según sea necesario
- Intercambio basado en empuje, donde la información se envía automáticamente a proveedores relevantes
Diferencias Clave
- Alcance: Los EHR se centran principalmente en manejar información del paciente dentro de una sola organización de salud, mientras que las HIE permiten el intercambio de información de salud a través de múltiples organizaciones y sistemas.
- Funcionalidad: Los EHR son repositorios completos de datos del paciente utilizados para propósitos clínicos, administrativos y de facturación dentro de una organización. Las HIE actúan como intermediarios que facilitan el intercambio seguro de estos datos entre diferentes sistemas EHR.
- Integración: Los EHR integran varias funcionalidades necesarias para la gestión de la atención del paciente dentro de una organización. Las HIE aseguran la interoperabilidad entre diferentes sistemas EHR y apoyan el intercambio estandarizado de información.
Beneficios de la Integración EHR y HIE
- Mejorada Coordinación de la Atención: Al integrar EHRs con HIEs, los proveedores de atención médica pueden acceder a registros completos del paciente, llevando a una atención mejor coordinada y más eficiente.
- Mejorada Seguridad del Paciente: Compartir información crítica del paciente, como alergias e historiales de medicamentos, reduce el riesgo de errores médicos.
- Ahorro de Costos: Evitar pruebas y procedimientos duplicados a través de un mejor intercambio de información puede llevar a reducciones significativas de costos.
- Empoderamiento del Paciente: Los pacientes se benefician de tener su información de salud disponible en varios entornos de atención médica, asegurando la continuidad de la atención y permitiéndoles participar más activamente en el manejo de su salud.
En resumen, aunque los EHRs y los HIEs sirven diferentes funciones, son sistemas complementarios que juntos mejoran la efectividad, eficiencia y calidad general de la prestación de atención médica.
¿Debería consentir para el intercambio de información de salud?
- Consentir o no al intercambio de información de salud (HIE) involucra sopesar varios factores, incluyendo los beneficios y riesgos potenciales. Aquí hay una descripción para ayudarlo a tomar una decisión informada:
Beneficios del HIE
- Mejorada Coordinación de la Atención: Uno de los principales beneficios de consentir al HIE es la mejora de la coordinación de la atención. Al participar en un intercambio de información de salud estatal, sus proveedores de atención médica pueden acceder a sus registros médicos completos, asegurando que todos sus tratamientos e historiales médicos sean conocidos y considerados.
- Mejorada Seguridad del Paciente: HIE ayuda a compartir información crítica como alergias, medicamentos y tratamientos previos entre los proveedores de atención médica. Esto puede reducir significativamente el riesgo de errores médicos e interacciones medicamentosas adversas, mejorando la seguridad general del paciente.
- Reducción de Duplicación de Servicios: Con HIE, se minimiza la necesidad de realizar pruebas y procedimientos repetidos. Esto no solo ahorra tiempo y dinero sino que también reduce la exposición innecesaria a procedimientos adicionales.
- Acceso Rápido a Registros Médicos: En situaciones de emergencia, tener acceso inmediato a sus registros médicos puede ser crucial. HIE permite la recuperación rápida de datos del paciente, facilitando decisiones de tratamiento oportunas y adecuadas.
- Gestión Integral de la Salud: Los sistemas estatales de intercambio de información de salud brindan una visión holística de su salud. Esto puede ayudar a gestionar mejor las condiciones crónicas y mejorar los resultados a largo plazo de la salud.
Consideraciones Potenciales
- Privacidad y Seguridad: Aunque las HIE están diseñadas para ser seguras, siempre existe el riesgo de violaciones de datos. Asegúrese de que el intercambio de información de salud estatal tenga protocolos de seguridad robustos para proteger sus registros médicos y datos personales.
- Precisión de la Información: La información inexacta o desactualizada dentro de la HIE podría potencialmente conducir a decisiones de atención inapropiadas. Es importante que los datos compartidos sean precisos y se actualicen regularmente.
- Control sobre los Datos: Considere cuánto control desea mantener sobre quién accede a su información de salud. Algunos sistemas HIE le permiten especificar qué proveedores pueden ver sus registros, mientras que otros pueden tener protocolos de acceso más amplios.
Tomando Su Decisión
- Evalúe los Beneficios: Considere cómo los beneficios del HIE pueden mejorar su experiencia de atención médica. La mejor coordinación de la atención, la mejora de la seguridad del paciente y la reducción de la duplicación de servicios son ventajas significativas.
- Consulte a Su Proveedor de Atención Médica: Discuta las implicaciones del HIE con su proveedor de atención médica. Comprender cómo el acceso a los datos del paciente a través de HIE puede impactar directamente en su tratamiento y resultados de salud puede ayudarle a tomar una decisión más informada.
- Revise las Medidas de Seguridad: Analice las medidas de privacidad y seguridad que se implementan dentro del intercambio de información de salud estatal para asegurar que sus registros médicos estén adecuadamente protegidos.
¿Cuáles son los problemas con el intercambio de información de salud?
- El Intercambio de Información de Salud (HIE) tiene como objetivo mejorar el intercambio de datos clínicos e información de salud del paciente a través de diferentes entornos de atención médica. Sin embargo, pueden surgir varios problemas con el HIE:
- Preocupaciones de Privacidad y Seguridad: Uno de los principales problemas con el HIE es el riesgo potencial para la privacidad y seguridad de la información de salud del paciente. Las infracciones pueden conducir al acceso no autorizado a datos clínicos sensibles, lo que puede comprometer la confidencialidad del paciente y la confianza en el sistema de salud.
- Precisión y Calidad de los Datos: Asegurar que los datos clínicos compartidos a través de HIE sean precisos y estén actualizados es crucial. La información de salud del paciente inexacta o desactualizada puede llevar a decisiones clínicas mal informadas, perjudicando potencialmente la atención al paciente. Los errores de entrada de datos y los formatos de datos inconsistentes pueden agravar este problema.
- Desafíos de Interoperabilidad: El HIE efectivo requiere una interoperabilidad sin problemas entre diferentes sistemas de salud y proveedores. Las variaciones en los sistemas de registros de salud electrónicos (EHR), los formatos de datos incompatibles y la falta de estandarización pueden dificultar el intercambio fluido de información de salud, limitando los beneficios del HIE.
- Costos y Asignación de Recursos: La implementación y mantenimiento de la infraestructura HIE puede ser costosa. Los proveedores de atención médica pueden enfrentar altos costos relacionados con actualizaciones tecnológicas, capacitación del personal y soporte continuo. Las instalaciones de salud más pequeñas, en particular, pueden luchar con estos límites financieros y de recursos.
- Cuestiones Regulatorias y de Cumplimiento: Navegar el complejo paisaje de regulaciones de salud puede ser un desafío para los participantes del HIE. Asegurar el cumplimiento de leyes como la Ley de Portabilidad y Responsabilidad de Seguros de Salud (HIPAA) y otras regulaciones estatales y federales requiere un esfuerzo y recursos significativos.
- Consentimiento y Control del Paciente: Obtener y gestionar el consentimiento del paciente para compartir información de salud puede ser problemático. Los pacientes pueden no estar al tanto de sus derechos o del alcance del intercambio de datos, lo que puede llevar a problemas éticos y legales potenciales. Además, los pacientes podrían querer control sobre partes específicas de su información de salud, lo que puede complicar los procesos de intercambio de datos.
- Problemas Técnicos y Tiempos de Inactividad: Los sistemas HIE pueden sufrir problemas técnicos, incluyendo tiempos de inactividad del sistema, bajo rendimiento y errores de software. Estos problemas técnicos pueden interrumpir el flujo sin interrupciones de la información de salud del paciente, impactando la calidad de la atención.
- Resistencia al Cambio: Los proveedores de atención médica y el personal pueden resistirse a adoptar el HIE debido a la percepción de complejidad, carga de trabajo adicional o escepticismo sobre sus beneficios. Esta resistencia puede ralentizar el proceso de implementación y reducir la efectividad general de las iniciativas de HIE.
- Gobernanza de Datos y Estandarización: El HIE efectivo requiere políticas robustas de gobernanza de datos y estandarización de datos clínicos. Sin estándares de datos consistentes y marcos de gobernanza claros, la calidad y utilidad de la información de salud intercambiada pueden verse comprometidas.
Artículos relacionados



¡Pongámonos en contacto!
Descubra cómo Medicai puede ayudarle a fortalecer su consulta y mejorar la experiencia de sus pacientes. ¿Listo para comenzar su viaje?
Reserve una demostración gratuita