Système PACS de radiologie : flux de travail, avantages et défis

Chaque image médicale raconte une histoire, mais sans le bon système, ces histoires peuvent se perdre dans des archives encombrées et des flux de travail retardés. C’est là que la technologie change tout.
Un système PACS en radiologie (Picture Archiving and Communication System) sert d’épine dorsale numérique, stockant, récupérant et partageant des images telles que des CT, des IRM et des radiographies. Il remplace les processus de film obsolètes par un accès instantané, sécurisé et sans couture, aidant les radiologues à diagnostiquer plus rapidement et à collaborer plus efficacement.
Découvrez comment fonctionne le système PACS en radiologie, ses avantages, défis et innovations qui façonneront l’avenir de l’imagerie médicale.

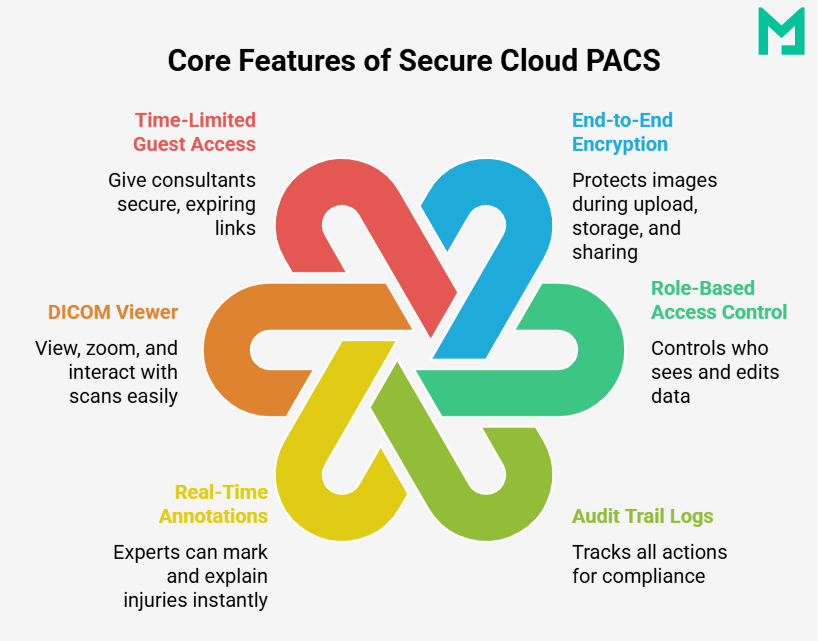
Architecture PACS & Composants Clés
Un système de stockage et de communication d’images (PACS) est une plateforme numérique utilisée pour stocker, récupérer et partager des images médicales en toute sécurité. Développé dans les années 1980, le PACS a émergé comme une solution aux limitations de l’imagerie sur film.
Le principal objectif du PACS est de simplifier l’accès aux images médicales. Il permet aux cliniciens de visualiser des radiographies, des scans CT, des IRM, des échographies, et plus – instantanément et en haute résolution. Au-delà du stockage, le PACS permet :
- Une récupération rapide des études actuelles et passées pour comparaison.
- Une intégration fluide avec le RIS (Système d’information en radiologie) et l’EHR (Dossier de santé électronique).
- Des outils pour des annotations, des mesures et un partage sécurisé entre départements ou même hôpitaux.
Cette infrastructure numérique rationalise les temps de reporting, facilite la collaboration et améliore les résultats des soins aux patients.
Composants Clés du PACS
Derrière chaque système PACS se cache une architecture soigneusement conçue qui garantit que les images médicales se déplacent sans interruption de la capture au diagnostic.
Modalités d’imagerie
Au début de chaque flux de travail PACS se trouvent les modalités d’imagerie – les machines qui génèrent des images diagnostiques. Celles-ci incluent CT, IRM, échographie, PET et radiographie traditionnelle.
Chaque modalité produit des images au format DICOM (Digital Imaging and Communications in Medicine), garantissant la standardisation à travers les systèmes. Sans DICOM, le partage et l’interprétation des images entre différents hôpitaux ou logiciels seraient presque impossibles.
Interfaces d’acquisition et passerelles
Une fois capturées, les images circulent vers le PACS par le biais d’interfaces d’acquisition. Celles-ci agissent comme des traducteurs, veillant à ce que les données des différentes machines soient correctement formatées et transmises.
Les passerelles sont particulièrement importantes dans les hôpitaux qui utilisent des équipements de plusieurs fournisseurs, car elles comblent les lacunes de compatibilité et garantissent un flux de données fluide.
Stockage et niveaux d’archivage
Au cœur du PACS se trouve son système d’archive. Les données d’imagerie médicale sont énormes et continuent de croître d’année en année, c’est pourquoi le PACS utilise un stockage en plusieurs niveaux :
- Stockage en ligne : accès rapide et immédiat pour les études récentes.
- Stockage proche : légèrement plus lent mais économique pour les études de plusieurs semaines ou mois.
- Stockage hors ligne : archives à long terme, souvent sur des serveurs cloud ou des disques externes, utilisées pour la conformité et la recherche.
Cette approche par couches équilibre la vitesse, le coût et les exigences réglementaires.
Réseau et transport de données
Une solide infrastructure réseau connecte toutes les parties du PACS. Des connexions haut débit et sécurisées permettent aux images de voyager rapidement des appareils d’imagerie aux serveurs de stockage et aux visualisateurs.
Pour les hôpitaux plus grands ou téléradiologie, les réseaux à large bande (WAN) et les VPN sécurisés rendent possible la collaboration à distance. La fiabilité du réseau est essentielle ; tout retard peut retarder les diagnostics.
Postes de travail et logiciels de visualisation
Les radiologues s’appuient sur des visualisateurs ou des postes de travail pour interpréter les images. Ils sont dotés d’outils avancés pour le zoom, la reconstruction 3D, les annotations et les comparaisons côte à côte des études passées et actuelles.
Le PACS basé sur le cloud a étendu cette capacité, permettant aux médecins de se connecter depuis des ordinateurs portables ou des tablettes sans être liés à un poste de travail hospitalier.
Intégration avec les systèmes hospitaliers
Un véritable PACS ne fonctionne pas en isolement. Il s’intègre avec :
- RIS (Systèmes d’information en radiologie) : Gère la planification, le reporting et le flux de travail.
- HIS/EHR (Dossiers hospitaliers/en santé électronique) : Assure la connexion des données d’imagerie avec les dossiers des patients.
- Profils IHE : Fournissent des moyens standardisés pour que les systèmes se « parlent ».
Des plateformes comme Medicai vont plus loin en offrant une intégration transparente avec PACS et RIS/EHR tout en garantissant la conformité avec HIPAA et GDPR.
Normes qui assurent son fonctionnement
Deux normes universelles maintiennent le PACS interopérable :
- DICOM : Gère le format et le transfert des données d’imagerie.
- HL7 : Gère la communication des données non-image (comme les données démographiques des patients et les ordres).
Ensemble, elles créent un langage commun qui permet aux hôpitaux, fournisseurs et spécialistes de partager des informations sans barrières.
Flux de travail d’un système PACS en radiologie
Voyons comment le système PACS fonctionne pour transférer les images médicales de la capture au diagnostic.
Étape 1 : Acquisition d’images
Le flux de travail commence par diverses modalités d’imagerie, y compris CT, IRM, échographie et radiographie. Ces appareils génèrent des images au format DICOM standard, qui inclut à la fois les données d’image et des métadonnées importantes (ID patient, type de modalité, date de l’examen, etc.).
Étape 2 : Transmission sécurisée
Une fois créées, les images sont envoyées via un réseau hospitalier ou une passerelle sécurisée au serveur PACS. Cette transmission doit être rapide et fiable, car les retards peuvent affecter les temps de reporting. Le chiffrement garantit que les données des patients restent protégées pendant le transfert.
Étape 3 : Archivage et stockage
Les images sont stockées dans une archive PACS en différents niveaux selon l’utilisation. Les études récentes sont stockées en ligne pour un accès rapide, tandis que les plus anciennes sont archivées dans un stockage proche ou hors ligne. Certains hôpitaux utilisent cloud PACS pour un stockage évolutif et rentable.
Étape 4 : Récupération et accès
Les cliniciens et les radiologues utilisent des postes de travail de visualisation ou des visualisateurs PACS basés sur le web pour accéder aux images par informations sur le patient, type de modalité ou date d’examen. Cette récupération instantanée d’examens antérieurs marque une amélioration significative par rapport aux archives sur film.
Étape 5 : Examen et interprétation des images
Les radiologues utilisent un logiciel de visualisation pour analyser les images, dont les fonctionnalités incluent le zoom, l’ajustement du contraste, la reconstruction 3D et les comparaisons côte à côte pour une interprétation précise. Les annotations et mesures sont sauvegardées dans le PACS pour référence future.
Étape 6 : Reporting et intégration
Les résultats sont compilés dans un rapport de radiologie, qui s’intègre avec PACS, RIS et EHR. Il fournit un accès instantané aux images et aux résultats diagnostiques pour les médecins traitants.
Étape 7 : Partage et collaboration
Si nécessaire, le PACS permet le partage sécurisé d’images et de rapports entre départements ou avec des spécialistes externes. Cela est particulièrement précieux pour la téléradiologie, où des experts de différents emplacements peuvent collaborer en temps réel pour fournir des soins plus rapides et plus précis.
Le PACS natif cloud de Medicai rend ce processus transparent, permettant aux radiologues de partager des cas en toute sécurité entre différents lieux sans perturber le flux de travail.

Importance du PACS en Radiologie
Le PACS est devenu un pilier des soins aux patients et de l’efficacité hospitalière en numérisant et en rationalisant les flux de travail.
Récupération d’images plus rapide & Efficacité des flux de travail
Un des avantages les plus immédiats du PACS est la vitesse. Au lieu de fouiller dans des archives physiques, les cliniciens peuvent accéder à des images numériques en quelques secondes. Cela réduit les retards de diagnostic, permet un reporting le jour même et améliore l’ensemble du flux de travail clinique.
Accès à distance & Téléradiologie
Le PACS rend la radiologie indépendante de l’emplacement. Les spécialistes peuvent examiner des scans de n’importe où, que ce soit chez eux, dans une autre ville ou même dans un autre pays. Cela est crucial pour les hôpitaux situés en milieu rural ou dans des zones mal desservies, où l’accès à l’expertise de sous-spécialistes peut être limité.
Avec la téléradiologie, un neurologue à New York peut examiner des scans d’un cas de traumatisme dans un petit hôpital du Midwest en quelques minutes.
Économies de coûts et optimisation des ressources
L’imagerie sur film nécessitait des matériaux coûteux, des salles de stockage et des services de messagerie. Le PACS élimine ces coûts tout en libérant de l’espace physique. Le stockage numérique est beaucoup plus évolutif et souvent moins cher à long terme, surtout avec des solutions cloud.
Les hôpitaux réduisent également les frais généraux administratifs car le personnel ne passe plus des heures à gérer les bibliothèques de films physiques.
Avec des options prêtes pour le cloud comme Medicai, les établissements bénéficient à la fois d’accessibilité et d’évolutivité sans compromettre la sécurité.
Amélioration de la précision diagnostique et de la cohérence
Le PACS offre de la précision. Des outils tels que le zoom, le nivellement de fenêtre, la comparaison côte à côte et les reconstructions 3D aident les radiologues à voir des détails que le film ne pouvait tout simplement pas révéler.
Des archives numériques constantes permettent également aux radiologues de comparer facilement des études historiques et actuelles, rendant les motifs ou changements de maladie plus visibles.
Éducation & Formation dans les écoles de médecine
Dans les hôpitaux d’enseignement, le PACS double comme une ressource d’apprentissage. Les étudiants en médecine et les résidents peuvent examiner divers cas d’imagerie à la demande, leur offrant une exposition plus large à des conditions réelles.
Des cas annotés stockés dans le PACS deviennent un matériel de formation précieux, améliorant la qualité de l’éducation en radiologie sans compromettre la vie privée des patients.
Recherche & Études de santé des populations
Avec d’énormes quantités de données d’imagerie archivées numériquement, le PACS soutient la recherche à une échelle que le film n’aurait jamais pu atteindre. Les chercheurs peuvent analyser les tendances d’imagerie à travers des milliers de patients, permettant des études en oncologie, cardiologie ou neurologie.
Ces données sont également cruciales pour le développement de l’IA, où les algorithmes ont besoin de grands ensembles de données diversifiés pour apprendre.
Risques, limitations et inconvénients du PACS en radiologie
Bien que le PACS ait redéfini la radiologie, il comporte un ensemble de défis.
Évolutivité, croissance du stockage et goulets d’étranglement du réseau
Les données d’imagerie médicale sont massives et croissent rapidement. Une seule étude CT ou IRM peut générer des centaines de mégaoctets, et avec des milliers de scans par jour, les demandes de stockage s’intensifient rapidement.
Les hôpitaux peuvent avoir des difficultés avec des serveurs surchargés, des temps de récupération lents et des réseaux congestionnés s’ils n’ont pas de planification appropriée.
L’évolutivité est particulièrement difficile pour les systèmes multi-hôpitaux où les images doivent être transférées rapidement à travers des réseaux à large bande.
Sécurité, vie privée et préoccupations réglementaires
Le PACS gère des données sensibles sur les patients, ce qui fait de la cybersécurité une priorité absolue. Des risques tels que l’accès non autorisé et les ransomwares peuvent exposer des informations de santé personnelles (PHI).
Pour se conformer à des réglementations telles que HIPAA et GDPR, les systèmes doivent mettre en œuvre des connexions sécurisées, des traces d’audit, du chiffrement et des contrôles d’accès stricts. Les violations peuvent nuire aux patients et entraîner des amendes significatives et des dommages à la réputation.
Verrouillage fournisseur et problèmes d’interopérabilité
De nombreux hôpitaux éprouvent des difficultés avec le verrouillage fournisseur, où les prestataires de PACS rendent difficile la migration des données ou l’intégration avec des outils tiers. Les formats propriétaires et l’interopérabilité limitée avec les systèmes RIS/EHR créent des silos, forçant les organisations à rester avec un seul fournisseur même lorsque de meilleures options existent.
Cela restreint la flexibilité et peut ralentir l’innovation.
Intégration des systèmes hérités
Les hôpitaux plus anciens s’appuient souvent sur une infrastructure informatique obsolète ou sur de anciennes versions de PACS. L’intégration de celles-ci à de nouveaux systèmes basés sur le cloud ou améliorés par l’IA peut être techniquement complexe et coûteux.
Les problèmes de compatibilité, comme des mises en œuvre DICOM incohérentes, peuvent entraîner des pertes de métadonnées, des études incomplètes ou des flux de travail interrompus s’ils ne sont pas correctement résolus.
Stratégies de récupération après sinistre et de sauvegarde
Les systèmes PACS contiennent des décennies d’historique d’imagerie, qui est essentiel pour la conformité. Cependant, des pannes de serveur, des catastrophes naturelles ou des attaques de ransomware peuvent menacer ces données.
Sans des stratégies solides de sauvegarde et de récupération après sinistre, telles que du stockage redondant et de la réplication hors site, les hôpitaux risquent de perdre gravement des données qui pourraient perturber les opérations cliniques.
Coût et charge des ressources
La mise en œuvre du PACS n’est pas bon marché. Les coûts incluent le matériel, les licences, les abonnements cloud, le personnel informatique, la maintenance et les mises à jour continues. Les hôpitaux ou cliniques plus petits peuvent avoir du mal avec ce fardeau financier.
Même après l’adoption, la surveillance continue et l’évolutivité nécessitent du personnel qualifié et des budgets dédiés, ce qui peut mettre à l’épreuve des ressources de santé déjà limitées.
Conclusion
Le PACS a transformé la radiologie d’un flux de travail lourd en film et chronophage en un processus rapide, numérique et collaboratif. En centralisant le stockage d’images, en permettant l’accès à distance et en soutenant l’intégration avec les systèmes hospitaliers, le PACS améliore l’efficacité et les soins aux patients.
Alors que le cloud, l’IA et l’interopérabilité redéfinissent l’imagerie, des plateformes comme Medicai donnent aux radiologues des solutions sécurisées, évolutives et prêtes pour l’avenir qui placent les patients au centre des soins.
Articles connexes


Contactez-nous!
Découvrez comment Medicai peut vous aider à renforcer votre cabinet et à améliorer l’expérience de vos patients. Prêt à vous lancer?
Réservez une démonstration gratuite

