Ce ar însemna un schimb de date în imagistica medicală?
Ce este un schimb de informații de sănătate?
Schimbul de informații de sănătate (HIE) este partajarea electronică a informațiilor legate de sănătate între organizațiile și furnizorii de servicii medicale. Acest sistem permite schimbul securizat și eficient de date medicale ale pacienților, inclusiv demografice, istorii medicale, rezultate de laborator, liste de medicație și imagini diagnostice, în diverse cadre de sănătate.
De ce este important schimbul de informații de sănătate?
Beneficiile unui schimb electronic de informații de sănătate:
1. Îmbunătățirea coordonării îngrijirii:
Rețelele HIE facilitează fluxul fără cusur de informații ale pacienților între furnizorii de îngrijire primară, specialiști, spitale și alte entități de sănătate. Această interconectare asigură că toți profesioniștii din domeniul sănătății implicați în îngrijirea unui pacient au acces la cele mai actualizate informații, îmbunătățind comunicarea și colaborarea.
2. Îmbunătățirea rezultatelor pacienților:
Cu acces imediat la date comprehensive despre pacienți, furnizorii de servicii medicale pot lua decizii mai bine informate. Aceasta duce la diagnosticări mai precise, intervenții în timp util și planuri de tratament personalizate, îmbunătățind în final calitatea îngrijirii pacienților.
3. Reducerea testelor redundante:
Rețelele HIE ajută la eliminarea necesității testelor și procedurilor medicale duplicate. Prin partajarea rezultatelor testelor și studiilor imagistice între diferite facilități de sănătate, pacienții sunt feriți de expunerea inutilă la radiații și alte riscuri, în timp ce costurile de sănătate sunt semnificativ reduse.
4. Creșterea eficienței:
Schimbul electronic de informații de sănătate simplifică procesele administrative și reduce documentele. Această eficiență permite furnizorilor de servicii medicale să se concentreze mai mult pe îngrijirea pacienților și mai puțin pe gestionarea documentelor, conducând la o furnizare de servicii mai rapidă și mai eficientă.
5. Îmbunătățirea raportării sănătății publice:
Sistemele HIE sprijină raportarea și analiza în timp real a datelor de sănătate publică. Această capacitate este crucială pentru monitorizarea izbucnirilor de boli, urmărirea tendințelor de sănătate publică și implementarea intervențiilor în timp util pentru a aborda urgențele de sănătate.
6. Împuternicirea pacienților:
Pacienții beneficiază de un acces îmbunătățit la propriile lor dosare medicale prin rețelele HIE. Această transparență permite pacienților să fie mai implicați în propria lor îngrijire medicală, să înțeleagă mai bine opțiunile lor de tratament și să ia decizii mai bine informate cu privire la sănătatea lor.
7. Sprijin pentru îngrijirea bazată pe valoare:
Rețelele HIE sunt esențiale pentru tranziția la modelele de îngrijire bazate pe valoare, în care furnizorii de servicii medicale sunt recompensați pentru calitatea și nu cantitatea îngrijirii pe care o oferă. Prin furnizarea de date cuprinzătoare, HIE sprijină măsurarea performanței, gestionarea riscurilor și dezvoltarea strategiilor eficiente de îngrijire.
În concluzie, schimbul de informații de sănătate este o componentă critică a infrastructurii moderne de asistență medicală. Îmbunătățește calitatea, siguranța și eficiența îngrijirii pacienților prin asigurarea accesului la informații de sănătate vitale atunci când și unde sunt necesare.
Care act federal a mandatat ca medicii să utilizeze schimbul de informații de sănătate (HIE)?
Actul federal care a mandatat medicii să utilizeze schimbul de informații de sănătate (HIE) este Health Information Technology for Economic and Clinical Health (HITECH) Act. Promulgat ca parte a American Recovery and Reinvestment Act (ARRA) din 2009, HITECH Act a fost conceput pentru a promova adoptarea și utilizarea semnificativă a tehnologiei informației de sănătate, în mod special electronic health records (EHRs) și HIEs.
HITECH Act a oferit stimulente financiare pentru ca furnizorii de servicii medicale să adopte și să utilizeze EHR-urile într-un mod semnificativ, care include schimbul de informații medicale prin HIEs pentru a îmbunătăți îngrijirea pacienților, a reduce erorile și a crește eficiența în sistemul de sănătate. Actul a stabilit, de asemenea, penalități pentru furnizorii care nu au adoptat EHR-urile și nu au îndeplinit criteriile de utilizare semnificativă până la anumite termene.
Ce sunt standardele de schimb de informații de sănătate?
Standardele de Schimb de Informații de Sănătate (HIE) sunt protocoale și linii directoare care asigură schimbul securizat, precis și eficient de informații de sănătate între diferite sisteme de sănătate. Aceste standarde facilitează interoperabilitatea între diverse sisteme IT de sănătate, permițând schimbul fără cusur de date și îmbunătățirea îngrijirii pacienților. Principalele standarde HIE includ:
- Standarde HL7 (Health Level Seven): Acestea sunt un set de standarde internaționale pentru schimbul, integrarea, partajarea și regăsirea informațiilor electronice de sănătate. Standardele HL7 includ HL7 Versiunea 2 (V2), care este utilizată pe scară largă pentru mesageria în mediile clinice, și HL7 Versiunea 3 (V3), care se concentrează pe un cadru mai cuprinzător pentru schimbul de date.
- FHIR (Resurse pentru Interoperabilitatea Rapidă a Asistenței Medicale): Dezvoltat de HL7, FHIR este un standard pentru schimbul electronic de informații în domeniul sănătății. Folosește tehnologii web moderne și este proiectat să fie flexibil, permițând o implementare și integrare ușoară cu sistemele existente.
- C-CDA (Arhitectura Consolidată a Documentelor Clinice): Acest standard, de asemenea dezvoltat de HL7, este utilizat pentru reprezentarea structurată a documentelor clinice. Asigură că documentele precum rezumatele de externare și notele de progres sunt coerente și pot fi ușor partajate între diferite sisteme.
- DICOM (Imagini Digitale și Comunicații în Medicină): DICOM este standardul pentru gestionarea, stocarea, tipărirea și transmiterea informațiilor în imagistica medicală. Asigură că imaginile și datele aferente sunt gestionate și schimbate în mod constant.
Ce este TEFCA?
TEFCA, sau Cadrul de Schimb de Încredere și Acordul Comun, este un cadru de reglementare stabilit de Biroul Coordonatorului Național pentru Tehnologia Informației de Sănătate (ONC) din Statele Unite. TEFCA își propune să creeze un sistem standardizat și interoperabil pentru schimbul de informații de sănătate în întreaga țară. Iată elementele și obiectivele cheie ale TEFCA:
- Cadrul de Schimb de Încredere (TEF): Această parte a TEFCA oferă un set de principii și politici concepute pentru a promova încrederea și interoperabilitatea între diferitele rețele de informații de sănătate (HINs). Conturează modul în care HIN-urile ar trebui să interacționeze unele cu altele pentru a sprijini schimbul securizat de date la nivel național.
- Acord Comun: Acordul Comun este un contract legal și operațional pe care organizațiile trebuie să-l semneze pentru a participa la rețeaua TEFCA. Specifică „regulile de drum” pentru schimbul de date, inclusiv standardele de confidențialitate, securitate și tehnice.
- Rețele Informative Calificate în Sănătate (QHINs): Conform TEFCA, anumite rețele de informații de sănătate sunt desemnate ca QHINs. Aceste rețele sunt certificate pentru a facilita schimbul de date și trebuie să îndeplinească criterii tehnice și operaționale specifice. QHINs acționează ca centre care conectează diverse schimburi de informații în sănătate și alte rețele.
-
Principii de bază: TEFCA este construit pe un set de principii de bază menite să promoveze interoperabilitatea:
- Standardizare: Asigurarea că tot schimbul de date urmează standarde tehnice stabilite.
- Confidențialitate și Securitate: Protejarea informațiilor pacienților prin respectarea măsurilor robuste de confidențialitate și securitate.
- Transparență: Promovarea comunicării deschise și transparenței între participanți.
- Accesul Pacienților: Asigurarea că pacienții au un acces facil la informațiile lor de sănătate.
- Îmbunătățire și Inovație: Încurajarea îmbunătățirii continue și a inovației în IT-ul de sănătate.
-
Obiectivele TEFCA:
- Interoperabilitate la nivel național Interoperabilitate: Atingerea unui schimb fără cusur de informații de sănătate în întreaga Statele Unite.
- Îmbunătățirea coordonării îngrijirii: Facilitarea unei mai bune coordonări a îngrijirii prin punerea la dispoziție rapidă a datelor pacienților tuturor furnizorilor autorizați.
- Îmbunătățirea rezultatelor sănătății: Utilizarea schimbului de date pentru a îmbunătăți rezultatele pacienților prin luarea deciziilor clinice mai bine informate.
- Eficiență operațională: Reducerea poverii administrative și a costurilor asociate cu gestionarea și schimbul de informații de sănătate.
- Împuternicirea pacienților: Oferirea pacienților a unui control mai mare asupra și accesului la informațiile lor de sănătate.
- Implementare: TEFCA implică un proces de implementare etapizată, prin care organizațiile participante adoptă treptat standardele și politicile cadrului. Acest proces include stabilirea structurilor de guvernanță, infrastructura tehnică și mecanismele de conformitate.
În general, TEFCA reprezintă un pas semnificativ către crearea unui ecosistem de informații de sănătate coeziv, interoperabil și sigur în Statele Unite. Se propune să descompună barierele schimbului de date, să îmbunătățească calitatea îngrijirii și să împuternicească pacienții prin asigurarea ca informațiile de sănătate sunt accesibile, fiabile și sigure.
Ce este un QHIN?
O Rețea Calificată de Informații de Sănătate (QHIN) este o componentă cheie a Cadrului de Schimb de Încredere și Acordului Comun (TEFCA), un cadru de reglementare stabilit de Biroul Coordonatorului Național pentru Tehnologia Informației de Sănătate (ONC) din Statele Unite. Iată aspectele cheie ale QHINs:
- Definiție: Un QHIN este o organizație care a fost desemnată și certificată pentru a facilita schimbul de informații de sănătate între entități și rețele de sănătate diferite, în conformitate cu standardele TEFCA.
- Rol: QHINs servesc drept intermediari de încredere care conectează diferite Rețele de Informații în Sănătate (HINs), permițând schimbul sigur și interoperabil de date la nivel național. Ele ajută la standardizarea și simplificarea procesului de partajare a informațiilor de sănătate între sisteme disparate.
-
Responsabilități:
- Interoperabilitate: Asigurarea că schimbul de date este interoperabil, urmând liniile directoare și standardele tehnice ale TEFCA.
- Securitate și Confidențialitate: Menținerea de măsuri robuste de securitate și confidențialitate pentru a proteja informațiile pacienților în timpul procesului de schimb.
- Schimb de date: Facilitarea transferului de informații de sănătate între entitățile participante, inclusiv spitale, clinici, farmacii și alți furnizori de servicii medicale.
- Potrivirea Pacienților: Implementarea algoritmilor fiabili de potrivire a pacienților pentru a se asigura că informațiile de sănătate sunt legate corect de pacientul corect.
- Conformitate: Respectarea cerințelor legale, operaționale și tehnice ale TEFCA pentru a menține certificarea ca un QHIN.
-
Beneficii:
- Acces îmbunătățit la date: QHINs îmbunătățesc capacitatea furnizorilor de servicii medicale de a accesa informații complete despre pacienți din diferite surse, conducând la decizii clinice mai bine informate.
- Îmbunătățirea coordonării îngrijirii: Prin conectarea diferitelor HINs, QHINs sprijină eforturile de coordonare a îngrijirii, reducând testele redundante și îmbunătățind rezultatele pacienților.
- Interoperabilitate la nivel național: QHINs sunt instrumentale în realizarea interoperabilității la nivel național, asigurând că informațiile de sănătate pot fi partajate fără probleme peste granițele statelor și regiunilor.
- Eficiență: Procesele de schimb de date simplificate reduc povara administrativă și îmbunătățesc eficiența operațională în cadrul sistemelor de sănătate.
- Implementare: QHINs parcurg un proces riguros de certificare pentru a se asigura că respectă standardele TEFCA. Acest proces include demonstrarea capacității lor de a schimba informații medicale astfel încât să fie sigure și eficiente, de a respecta reglementările de confidențialitate și de a sprijini infrastructura tehnică necesară pentru interoperabilitate.
În rezumat, QHINs sunt esențiale pentru implementarea de succes a TEFCA, oferind infrastructura și guvernarea necesare pentru a permite schimbul de informații de sănătate securizate, standardizate și interoperabile în Statele Unite. Ele joacă un rol crucial în îmbunătățirea calității, siguranței și eficienței furnizării asistenței medicale prin facilitarea unui acces mai bun la date și a coordonării între furnizorii de servicii medicale.
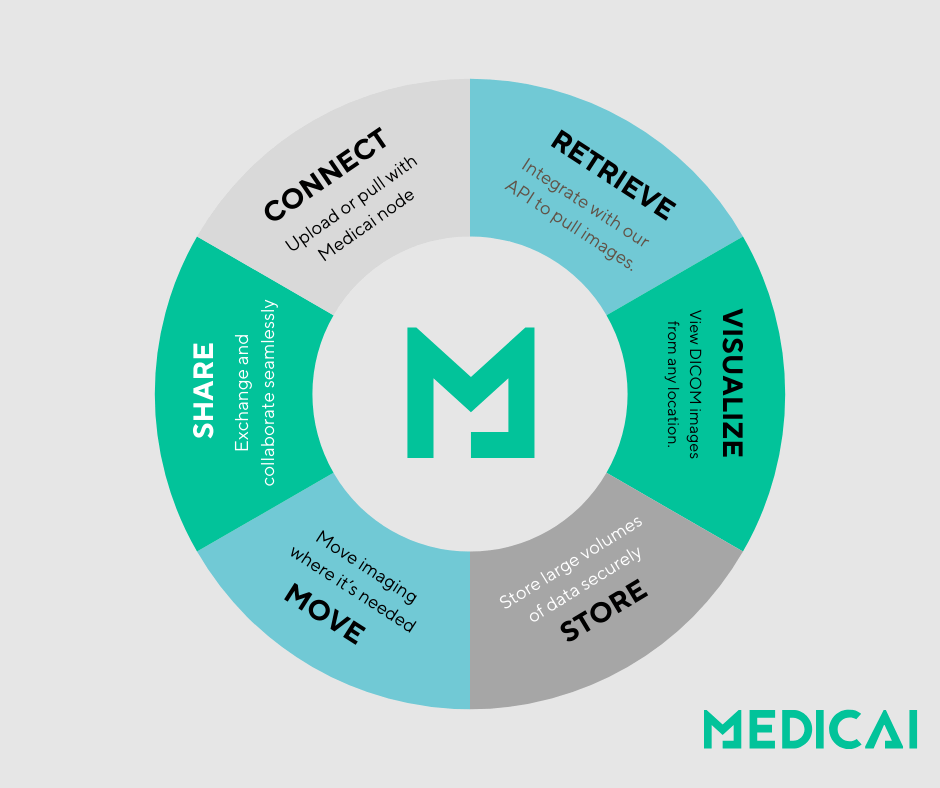
Rețele de schimb de imagini medicale
Rețelele de schimb de imagini medicale se referă la sisteme și protocoale interconectate care permit furnizorilor de servicii medicale să partajeze în condiții de siguranță datele de imagistică medicală între diferite setări, instituții și locații geografice. Aceste rețele facilitează transmiterea fără cusur a imaginilor diagnostice, cum ar fi radiografiile, CT-urile, RMN-urile și imaginile cu ultrasunete între departamentele de radiologie specialiști, medici de asistență primară și alți profesioniști din domeniul sănătății implicați în îngrijirea pacienților.
Semnificația rețelelor de schimb de imagini medicale în asistența medicală constă în capacitatea lor de a îmbunătăți coordonarea îngrijirii, de a spori acuratețea diagnostică și de a simplifica procesele de tratament. Prin permiterea furnizorilor de servicii medicale să acceseze și să revizuiască istoricul complet de imagini al unui pacient indiferent de locul în care aceste imagini au fost inițial realizate, aceste rețele promovează luarea deciziilor informate și continuitatea îngrijirii. Ele reduc nevoia de teste imagistice duplicate, ceea ce nu numai că economisește timp și costuri, dar și minimizează expunerea pacienților la radiații. În plus, rețelele de schimb de imagini medicale sprijină telemedicina și consultațiile la distanță, permițând specialiștilor să colaboreze eficient și să furnizeze intervenții rapide pentru pacienții, indiferent de locația lor.
În esență, aceste rețele joacă un rol crucial în livrarea modernă a asistenței medicale prin utilizarea tehnologiei pentru a se asigura că datele de imagistică medicală sunt accesibile, sigure și interoperabile în întregul ecosistem de sănătate. Contribuie la îmbunătățirea rezultatelor pacienților, eficienței operaționale și calității generale a îngrijirii prin facilitarea accesului rapid la informații diagnostice critice.
Tehnologii și standarde
- DICOM (Imagini Digitale și Comunicații în Medicină): Explică protocolul standard utilizat pentru schimbul de imagistică medicală.
- Soluții bazate pe cloud: Discută cum tehnologia cloud permite partajarea securizată și scalabilă a imaginilor.
-
Interoperabilitate: Abordează provocările și soluțiile pentru integrarea diferitelor sisteme de imagistică și infrastructuri IT de sănătate.
Provocări și soluții pentru rețelele de schimb de imagini medicale
1. Interoperabilitate
- Provocare: Diferite sisteme de sănătate și echipamente de imagistică utilizează adesea standarde și protocoale variate, ceea ce face dificilă partajarea promiscuă și interpretarea imaginilor medicale.
- Soluție: Adoptarea protocoalelor standardizate cum ar fi DICOM (Imagini Digitale și Comunicații în Medicină) și HL7 (Health Level Seven) poate îmbunătăți interoperabilitatea. Eforturi precum inițiativa Integrating the Healthcare Enterprise (IHE) promovează utilizarea acestor standarde pentru a asigura că sistemele pot comunica eficient.
2. Securitatea și Confidențialitatea Datelor
- Provocare: Datele de imagistică medicală conțin informații sensibile despre pacienți, fiind adesea o țintă principală pentru atacurile cibernetice. Asigurarea confidențialității și securității datelor în timpul schimbului este esențială.
- Soluție: Implementarea metodelor robuste de criptare și a canalelor de comunicare securizate pentru a proteja datele în tranzit și în repaus. Conformitatea cu reglementările, cum ar fi HIPAA (Health Insurance Portability and Accountability Act) în S.U.A., este esențială. Audituri regulate de securitate și evaluări ale riscurilor pot proteja suplimentar datele.
3. Integrarea Datelor
- Provocare: Integrarea datelor de imagistică cu dosarele electronice de sănătate (EHRs) existente și alte sisteme IT de sănătate poate fi complexă.
- Soluție: Utilizați middleware și motoare de interfață care pot traduce și mapa datele din sisteme disparate într-un format unificat. Rețelele de Schimb de Informații de Sănătate (HIE) și platformele bazate pe cloud pot facilita o integrare și un acces mai lin la datele de imagistică.
4. Volumul Mare de Date
- Provocare: Fișierele de imagistică medicală, în special cele din scanările CT și RMN, sunt mari și necesită stocare și lățime de bandă semnificative pentru transmisie.
- Soluție: Soluțiile de stocare în cloud oferă opțiuni scalabile și rentabile pentru gestionarea volumelor mari de date. Tehnologiile de compresie și formatele avansate de imagini pot reduce dimensiunile fișierelor fără a compromite calitatea. Rețelele de livrare de conținut (CDNs) pot optimiza livrarea fișierelor mari pe internet.
5. Adopția Utilizatorilor
- Provocare: Furnizorii de servicii medicale pot fi reticenți în adoptarea noilor tehnologii din cauza complicațiilor percepute, costurilor sau perturbărilor în fluxul de lucru.
- Soluție: Oferiți instruire și suport cuprinzător personalului medical. Demonstrând beneficiile rețelelor de schimb de imagini medicale, cum ar fi îmbunătățirea acurateții diagnosticului și a eficienței, poate ajuta la adoptare. Oferirea de interfețe intuitive și ușor de utilizat poate, de asemenea, facilita tranziția.
6. Conformitatea Reglementară
- Provocare: Navigarea peisajului regulat pentru schimbul de date medicale poate fi descurajantă, având în vedere cerințele variate în diferite regiuni și țări.
- Soluție: Dezvoltați o înțelegere temeinică a reglementărilor relevante din fiecare jurisdicție. Colaborați cu experți legali și de conformitate pentru a asigura că rețeaua de schimb de imagistica respectă toate legile aplicabile. Implementarea instrumentelor de gestionare a conformității poate ajuta la menținerea aderării la reglementări.
7. Latența și Fiabilitatea Rețelei
- Provocare: Viteza și fiabilitatea conexiunilor de rețea pot afecta partajarea în timp util a datelor de imagistică medicală, în special în zonele îndepărtate sau subdeservite.
- Soluție: Folosiți conexiuni la internet de mare viteză și căi de rețea redundante pentru a asigura fiabilitatea și a reduce latența. Implementarea strategiilor de calcul la margine poate aduce puterea de procesare mai aproape de sursa datelor, îmbunătățind performanța.
8. Blocare la un Furnizor
- Provocare: Dependența de un singur furnizor pentru soluții de imagistică medicală poate limita flexibilitatea și crește costurile.
-
Soluție: Optați pentru arhive neutre din punct de vedere al furnizorului (VNAs) care susțin mai multe formate și standarde, permițând o mai mare flexibilitate și interoperabilitate. Încurajați soluțiile open-source și colaborarea la nivel de industrie pentru a evita blocarea la un furnizor.
Întrebări frecvente:
1. Care sunt câteva beneficii ale unui schimb de informații de sănătate?
- Schimbul de Informații de Sănătate (HIE) oferă numeroase beneficii care îmbunătățesc calitatea, eficiența și siguranța furnizării îngrijirii medicale. Iată câteva beneficii cheie:
- Îmbunătățirea îngrijirii pacienților: HIE permite furnizorilor de servicii medicale să acceseze dosare complete ale pacienților, conducând la o luare a deciziilor mai informată și o îngrijire mai bine coordonată. Aceasta reduce probabilitatea erorilor medicale și îmbunătățește rezultatele generale ale pacienților.
- Eficiență sporită: Prin permiterea partajării rapide și ușoare a informațiilor despre pacienți, HIE reduce necesitatea testelor și procedurilor duplicate, economisind timp și resurse. Simplifică procesele administrative și reduce documentele, permițând furnizorilor de servicii medicale să se concentreze mai mult pe îngrijirea pacienților.
- Reducerea costurilor: HIE ajută la eliminarea testelor și procedurilor redundante, care pot conduce la economii semnificative de costuri pentru furnizorii de servicii medicale și pacienți. Reduce, de asemenea, povara administrativă asociată cu gestionarea și transferul documentelor pe hârtie.
- Raportarea mai bună a sănătății publice: HIE facilitează raportarea în timp real a datelor de sănătate publică, ceea ce poate îmbunătăți supravegherea bolilor, gestionarea izbucnirilor și răspunsurile de sănătate publică. Permite monitorizarea și gestionarea mai bună a bolilor cronice și sănătății populației.
- Siguranța sporită a pacienților: Cu acces la istorii complete ale pacienților, inclusiv liste de medicație și alergii, furnizorii de servicii medicale pot evita interacțiunile medicamentoase dăunătoare și alte probleme potențiale de siguranță. HIE reduce riscul de erori legate de informațiile incomplete sau lipsă.
- Îmbunătățirea coordonării îngrijirii: HIE sprijină o mai bună comunicare și coordonare între diferiți furnizori de servicii medicale, inclusiv medici de îngrijire primară, specialiști, spitale și alte facilități de îngrijire. Acest lucru este deosebit de benefic pentru pacienții cu condiții complexe sau cronice care văd mai mulți furnizori.
- Împuternicirea pacienților: Pacienții beneficiază de HIE deoarece le permite să aibă mai mult control asupra informațiilor lor de sănătate. Ei pot accesa dosarele lor, monitoriza sănătatea lor și participa mai activ la îngrijirea lor.
- Îngrijire de urgență: În situații de urgență, având un acces imediat la istoricul medical al unui pacient prin HIE poate fi crucial. Permite furnizorilor de îngrijire de urgență să ia decizii rapide și precise de tratament, salvând vieți potențial.
- Sprijin pentru cercetare și inovație: HIE oferă date valoroase care pot fi folosite pentru cercetare clinică, îmbunătățirea calității și dezvoltarea de noi tratamente și tehnologii. Cercetătorii pot analiza seturi mari de date pentru a identifica tendințe, rezultate și bune practici.
- Conformitatea Reglementară: HIE ajută organizațiile de sănătate să respecte cerințele de reglementare, cum ar fi cele legate de utilizarea semnificativă a dosarelor electronice de sănătate și modelele de îngrijire bazate pe valoare. Asigură că datele sunt partajate în mod securizat și în conformitate cu standardele legale și etice.
Per ansamblu, Schimbul de Informații de Sănătate joacă un rol vital în crearea unui sistem de sănătate mai integrat, eficient și eficace, beneficiind furnizorii, pacienții și comunitatea mai largă de sănătate.
2. Care este diferența dintre EHR și HIE?
Dosarele Electronice de Sănătate (EHR) și Schimbul de Informații de Sănătate (HIE) sunt ambele componente critice ale sistemelor IT moderne de sănătate, dar servesc scopuri distincte:
-
Dosarele Electronice de Sănătate (EHR):
- Definiție: EHR-urile sunt versiuni digitale ale dosarelor pe hârtie ale pacienților. Acestea conțin date complete și în timp real despre pacienți, inclusiv istoricul medical, diagnosticele, medicațiile, planurile de tratament, datele de imunizare, alergiile, imaginile radiologice și rezultatele testelor de laborator.
- Scop: Scopul principal al EHR-urilor este să ofere furnizorilor de servicii medicale un acces imediat la informațiile de sănătate ale unui pacient. Acest lucru facilitează o mai bună luare a deciziilor clinice, îmbunătățește îngrijirea pacienților și sporește eficiența în cadrul unei organizații de sănătate.
- Utilizare: EHR-urile sunt utilizate în cadrul organizațiilor individuale de sănătate, cum ar fi spitale, clinici sau cabinete medicale. Ele sunt întreținute de furnizorii de serviciu medical și conțin informații specifice întâlnirilor și tratamentelor oferite în acea organizație.
-
Caracteristici:
- Documentația clinică și redactarea notelor
- Intrare în sistem și gestionarea prescripțiilor
- Gestionarea rezultatelor pentru teste de laborator și imagistică
- Sisteme de suport pentru decizii clinice
- Portaluri pentru pacient pentru acces direct la informațiile de sănătate
-
Schimbul de Informații de Sănătate (HIE):
- Definiție: HIE se referă la procesul de partajare electronică a informațiilor de sănătate între diferite organizații și setări de sănătate. Include tehnologia, standardele și politicile care permit schimbul securizat și fără cusur de date de sănătate.
- Scop: Obiectivul principal al HIE este de a facilita partajarea informațiilor despre pacienți între diferiți furnizori de servicii medicale, asigurând continuitatea îngrijirii, reducerea testelor și procedurilor redundante și îmbunătățirea calității generale a îngrijirii medicale.
- Utilizare: HIE-urile operează la nivelul mai multor organizații de sănătate, regiuni sau chiar la nivel național. Acestea permit schimbul de date între sistemele EHR disparate, permițând diferitelor furnizori să acceseze și să partajeze informațiile despre pacienți.
-
Caracteristici:
- Schimb securizat de date între entitățile de sănătate
- Suport pentru diverse standarde și formate de date (de exemplu, HL7, FHIR, CCD)
- Algoritmi de potrivire a pacienților pentru a asigura identificarea precisă între sisteme
- Schimb schimb bazat pe interogare, unde furnizorii pot solicita informații despre pacienți după cum este necesar
- Schimb bazat pe push, unde informațiile sunt trimise automat furnizorilor relevanți
Diferențe cheie
- Domeniu de aplicare: EHR-urile se concentrează în principal pe gestionarea informațiilor despre pacienți în cadrul unei singure organizații de sănătate, în timp ce HIE-urile permit schimbul de informații de sănătate între mai multe organizații și sisteme.
- Funcționalitate: EHR-urile sunt depozite complete ale datelor despre pacienți utilizate pentru scopuri clinice, administrative și de facturare în cadrul unei organizații. HIE-urile acționează ca intermediari care facilitează schimbul securizat al acestor date între diferite sisteme EHR.
- Integrare: EHR-urile integrează diverse funcționalități necesare pentru managementul îngrijirii pacienților într-o organizație. HIE-urile asigură interoperabilitatea între diferite sisteme EHR și susțin schimbul standardizat de informații.
Beneficiile integrării EHR și HIE
- Îmbunătățirea coordonării îngrijirii: Prin integrarea EHR-urilor cu HIE-urile, furnizorii de servicii medicale pot accesa dosare complete ale pacienților, conducând la o îngrijire mai bine coordonată și mai eficientă.
- Siguranța sporită a pacienților: Partajarea informațiilor critice despre pacienți, cum ar fi alergiile și istoricul medicamentelor, reduce riscul de erori medicale.
- Reducerea costurilor: Evitarea testelor și procedurilor duplicate printr-un schimb mai bun de informații poate duce la reduceri semnificative ale costurilor.
- Împuternicirea pacienților: Pacienții beneficiază de faptul că informațiile lor de sănătate sunt disponibile în diverse setări de sănătate, asigurând continuitatea îngrijirii și permițându-le să participe mai activ la gestionarea sănătății lor.
În rezumat, deși EHR-urile și HIE-urile servesc funcții diferite, ele sunt sisteme complementare care împreună îmbunătățesc eficiența, eficacitatea și calitatea generală a furnizării de îngrijiri medicale.
Ar trebui să consimt la schimbul de informații medicale?
- Dacă să consimțiți sau nu la un schimb de informații de sănătate (HIE) implică evaluarea câtorva factori, incluzând beneficiile și riscurile potențiale. Iată o prezentare generală pentru a vă ajuta să luați o decizie informată:
Beneficiile HIE
- Îmbunătățirea coordonării îngrijirii: Unul dintre principalele beneficii ale consimțământului la HIE este îmbunătățirea coordonării îngrijirii. Prin participarea la un schimb de informații de sănătate la nivel de stat, furnizorii dumneavoastră de servicii medicale pot accesa dosarele dumneavoastră medicale complete, asigurându-se că toate tratamentele și istoricele medicale sunt cunoscute și luate în considerare.
- Siguranța sporită a pacienților: HIE ajută la partajarea informațiilor critice, cum ar fi alergiile, medicațiile și tratamentele anterioare între furnizorii de servicii medicale. Acest lucru poate reduce semnificativ riscul de erori medicale și interacțiuni medicamentoase adverse, îmbunătățind siguranța generală a pacienților.
- Reducerea duplicării serviciilor: Cu HIE, necesitatea repetării testelor și procedurilor este minimizată. Aceasta nu numai că economisește timp și bani, dar redusează expunerea inutilă la proceduri suplimentare.
- Acces rapid la dosarele medicale: În situațiile de urgență, accesul imediat la dosarele medicale poate fi crucial. HIE permite recuperarea rapidă a datelor pacientului, facilitând decizii de tratament rapide și adecvate.
- Gestionarea completă a sănătății: Sistemele de schimb de informații de sănătate la nivel de stat oferă o vedere holistică asupra sănătății dumneavoastră. Acest lucru poate ajuta la o mai bună gestionare a afecțiunilor cronice și la îmbunătățirea rezultatelor pe termen lung privind sănătatea.
Considerații potențiale
- Confidențialitate și Securitate: Deși reţelele HIE sunt concepute pentru a fi securizate, există întotdeauna un risc de încălcare a datelor. Asigurați-vă că schimbul de informații de sănătate la nivel de stat are protocoale robuste de securitate pentru a vă proteja dosarele medicale și datele personale.
- Exactitatea informațiilor: Informațiile inexacte sau învechite din cadrul HIE ar putea duce potențial la decizii de îngrijire neadecvate. Este important ca datele partajate să fie exacte și actualizate regulat.
- Controlul asupra datelor: Luați în considerare cât de mult control doriți să aveți asupra celor care accesează informațiile dumneavoastră de sănătate. Unele sisteme HIE vă permit să specificați care furnizori vă pot vizualiza dosarele, în timp ce altele ar putea avea protocoale de acces mai largi.
Luarea deciziei dumneavoastră
- Evaluați beneficiile: Luați în considerare modul în care beneficiile HIE vă pot îmbunătăți experiența de îngrijire medicală. Coordonarea îngrijirii îmbunătățită, siguranța pacienților îmbunătățită și reducerea duplicării serviciilor sunt avantaje semnificative.
- Consultați-vă cu furnizorul dumneavoastră de servicii medicale: Discutați despre implicațiile HIE cu furnizorul dumneavoastră de servicii medicale. Înțelegerea modului în care accesul la datele pacienților prin HIE poate afecta direct tratamentul și rezultatele sănătății dumneavoastră vă poate ajuta să luați o decizie mai informată.
- Revizuiți măsurile de securitate: Verificați măsurile de confidențialitate și securitate implementate în cadrul schimbului de informații de sănătate la nivel de stat pentru a vă asigura că dosarele medicale sunt adecvat protejate.
Care sunt problemele cu schimbul de informații de sănătate?
- Schimbul de Informații de Sănătate (HIE) dorește să îmbunătățească partajarea datelor clinice și a informațiilor de sănătate ale pacienților între diferite setări de sănătate. Totuși, pot apărea mai multe probleme cu HIE:
- Probleme de confidențialitate și securitate: Una dintre problemele principale cu HIE este riscul potențial pentru confidențialitatea și securitatea informațiilor de sănătate ale pacienților. Încălcările pot duce la accesul neautorizat la date clinice sensibile, ceea ce poate compromite confidențialitatea pacientului și încrederea în sistemul de asistență medicală.
- Acuratețea și calitatea datelor: Asigurarea faptului că datele clinice partajate prin HIE sunt corecte și actualizate este crucială. Informațiile de sănătate ale pacienților inexacte sau învechite pot duce la decizii clinice dezinformate, afectând potențial îngrijirea pacienților. Erorile de introducere a datelor și formatele de date inconsistente pot agrava această problemă.
- Provocările interoperabilității: Un HIE eficient necesită o interoperabilitate fără cusur între diferite sisteme și furnizori de servicii de sănătate. Variațiile în sistemele de dosare electronice de sănătate (EHR), formatele de date incompatibile și lipsa standardizării pot împiedica schimbul lin de informații de sănătate, limitând beneficiile HIE.
- Costuri și alocare a resurselor: Implementarea și menținerea infrastructurii HIE poate fi costisitoare. Furnizorii de servicii medicale pot suporta costuri ridicate legate de actualizările tehnologice, instruirea personalului și suportul continuu. În mod special, facilitățile medicale mai mici pot întâmpina dificultăți cu aceste constrângeri financiare și de resurse.
- Probleme de reglementare și conformitate: Navigarea peisajului complex al reglementărilor medicale poate fi provocatoare pentru participanții HIE. Asigurarea conformității cu legile precum Health Insurance Portability and Accountability Act (HIPAA) și alte reglementări statale și federale necesită un efort și resurse considerabile.
- Consimțământul și controlul pacientului: Obținerea și gestionarea consimțământului pacientului pentru partajarea informațiilor de sănătate poate fi problematica. Pacienții pot fi neconștienți de drepturile lor sau de amploarea partajării datelor, conducând la probleme etice și legale potențiale. În plus, pacienții ar putea dori controlul asupra anumitor părți ale informațiilor lor de sănătate, ceea ce poate complica procesele de schimb de date.
- Probleme tehnice și perioade de nefuncționare: Sistemele HIE pot suferi de probleme tehnice, inclusiv perioade de nefuncționare a sistemului, performanțe lente și erori software. Aceste probleme tehnice pot întrerupe fluxul fără cusur al informațiilor de sănătate ale pacienților, afectând calitatea îngrijirii.
- Rezistența la schimbare: Furnizorii de servicii medicale și personalul pot rezista adoptării HIE din cauza complexității percepute, a muncii suplimentare sau a scepticismului cu privire la beneficiile sale. Această rezistență poate încetini procesul de implementare și reduce eficacitatea generală a inițiativelor HIE.
- Guvernanța datelor și standardizarea: Un HIE eficient necesită politici de guvernanță a datelor solide și standardizarea datelor clinice. Fără standarde de date consistente și cadre de guvernanță clare, calitatea și utilizabilitatea informațiilor medicale schimbate pot fi compromise.
Articole conexe



Haideți să luăm legătura!
Aflați mai multe despre modul în care Medicai vă poate ajuta să vă consolidați practica și să îmbunătățiți experiența pacienților dumneavoastră. Sunteți gata să începeți călătoria?
Rezervați o demonstrație gratuită
