Die PACS-Migrations-Checkliste: Ein Leitfaden für CIOs zum Wechseln von Anbietern ohne Datenverlust

Für viele CIOs im Gesundheitswesen und IT-Direktoren ist die Idee einer PACS-Migration eine spezifische Art von Angst. Es ist das digitale Äquivalent einer Herztransplantation: Sie müssen das Lebensblut Ihres Krankenhauses (Patientenbilddaten) in einen neuen Körper übertragen, während der Patient wach und umherläuft.
Die Anbieter wissen das. Die Angst vor Datenverlust, Ausfallzeiten, und beschädigten Patientenakten führt oft zu „Goldenen Handschellen“, die Institutionen lange über ihren Zenit hinaus an teure, veraltete lokale Systeme binden.
Aber bleiben ist keine Option mehr. Die Risiken aufgrund von alternder Hardware, mangelndem Remote-Zugriff und der Unfähigkeit, sich in moderne AI-Workflows zu integrieren, überwiegen jetzt den Schmerz des Umzugs.
Dieser Leitfaden verwandelt den Migrationsprozess von einem chaotischen Glücksspiel in ein strukturiertes Ingenieurprojekt. Hier ist Ihre Checkliste für einen verlustfreien Übergang.

4-Phasen-Checkliste zur PACS-Migration
Phase 1: Der Pre-Migrations-Audit (Kennen Sie Ihre Daten)
Bevor Sie ein einziges Byte verschieben, müssen Sie verstehen, was Sie verschieben. „Schmutzige Daten“ sind die Hauptursache für Migrationsfehler.
- Volumenbewertung: Zählen Sie nicht nur Terabyte; zählen Sie Studien and Bilder. Ein 10TB-Archiv von Mammografie (große Dateien, wenige Studien) migriert anders als 10TB gemischte Röntgenaufnahmen (kleine Dateien, Millionen von Studien).
- Formatprüfung: Hat Ihre Einrichtung in den letzten 10 Jahren eine andere Klinik übernommen? Haben Sie die RIS-Anbieter gewechselt? Diese Ereignisse führen oft zu nicht übereinstimmenden Patienten-IDs. Sie müssen diese Diskrepanzen jetzt identifizieren, nicht beim Hochladen.
- Der „Private Tag“-Audit: Legacy-Anbieter (GE, Philips, Siemens) fügen oft proprietäre „private Tags“ in den DICOM-Header. Wenn Ihr neues System nicht konfiguriert ist, um diese Tags zu lesen oder zuzuordnen, gehen kritische Daten (wie Strahlendosis oder Blendeneinstellungen) verloren.
Phase 2: Auswahl Ihrer Migrationsstrategie
Es gibt zwei Möglichkeiten, Daten zu bewegen. Die falsche Wahl kann Ihre klinischen Abläufe erheblich beeinträchtigen.
Option A: Der „Big Bang“ (Hohes Risiko)
Sie migrieren 100% der historischen Daten, validieren sie und schalten dann auf das neue System um.
- Das Risiko: Wenn die Migration 6 Monate dauert, haben Sie 6 Monate „Delta“ Daten (neue Patienten), die am Ende synchronisiert werden müssen. Dies wird selten für Krankenhäuser empfohlen.
Option B: Relevantes Vorladen (Unternehmensstandard)
Sie wechseln das „Live“-System sofort auf das neue PACS . Historische Daten migrieren im Hintergrund über die Zeit.
- Der Workflow: Wenn ein Patient heute in die Notaufnahme kommt, erkennt die Migrations-Engine das Ereignis und „holt“ die spezifische Historie dieses Patienten vorab, wodurch er an die Spitze der Migrationswarteschlange springt.
- Der Vorteil: Geschäftskontinuität. Die klinischen Abläufe werden ohne Wartezeiten fortgesetzt, bis das gesamte Archiv verschoben wurde.
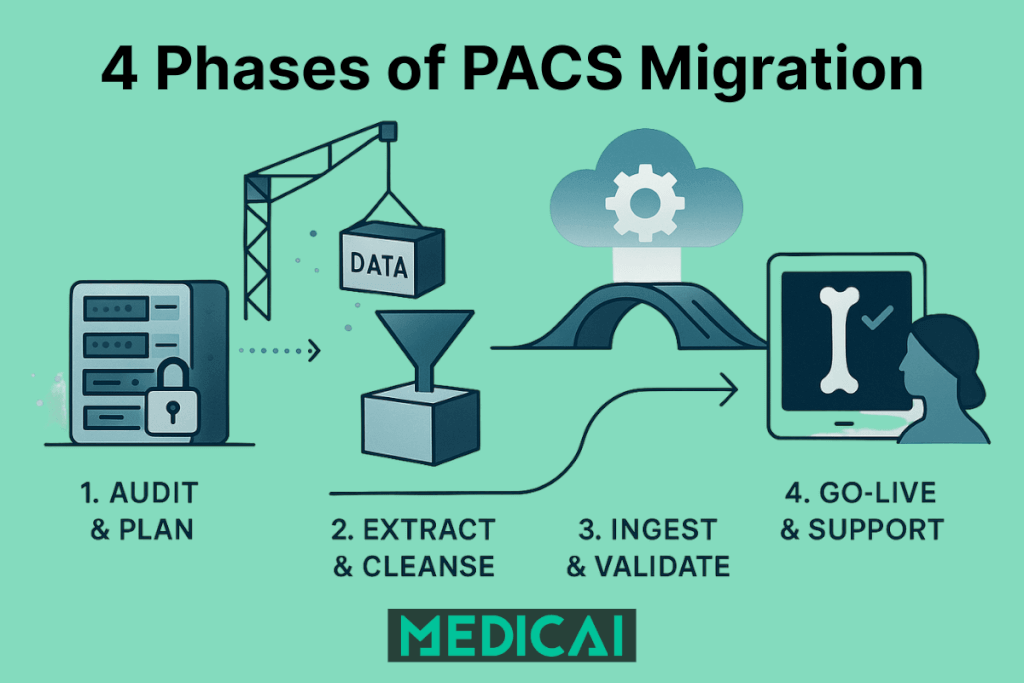
Phase 3: Die technische Ausführung (Der ETL-Prozess)
Eine Migration ist kein „Kopieren/Einfugen.“ Es ist eine ETL (Extract, Transform, Load) -Operation. Hier spielen die technischen „Attribute“ Ihres Migrationspartners die größte Rolle.
1. Extrahieren (C-MOVE)
Die Migrations-Engine fragt Ihr altes PACS über das standardisierte DICOM C-MOVE-Protokoll ab.
- Kontrollpunkt: Stellen Sie sicher, dass Ihr Legacy-Anbieter die Bandbreite nicht drosselt, um Sie zu verlangsamen.
2. Transformieren (Tag-Morphing & Zwang)
Dies ist der kritischste Schritt für die Datenintegrität. Die Daten müssen „gereinigt“ werden, bevor sie in das neue Ökosystem eintreten.
- Patienten-ID-Abgleich: Das Remapping alter ID-Formate zur Übereinstimmung mit Ihrem aktuellen EMR Master Patient Index (MPI).
- DICOM-Zwang: die Umwandlung proprietärer Tags in standardisierte DICOM-Tags, sodass sie von jedem VNA ohne DICOM-Interoperabilitätsprobleme gelesen werden können. DICOM interoperability Fragen.
3. Laden (Eingang)
Die bereinigten Daten werden in die neue Cloud- oder Hybridumgebung geschrieben.
- Bandbreitenprüfung: Bei Archiven über 50TB kann das Hochladen über das Internet zu lange dauern. Sie benötigen möglicherweise ein physisches „Seeding“-Gerät (wie einen AWS Snowball), um das Kernarchiv physisch zu verschieben.
Phase 4: Validierung & Beweiskette
Wie beweisen Sie einem Anwalt (oder Prüfer), dass das Röntgenbild im neuen System identisch mit dem alten ist?
- Pixel-Level-Überprüfung: Das Migrationswerkzeug sollte den Pixel-Hash des Quellbilds mit dem Zielbild vergleichen. Wenn sie nicht zu 100% übereinstimmen, wird die Studie zur manuellen Überprüfung gekennzeichnet.
- Beweiskettenprotokolle: Jede einzelne verschobene Studie muss einen Prüfprotokolleintrag erzeugen. Dies ist eine nicht verhandelbare Anforderung für die HIPAA-Konformität..
- Der „10%-Test“: Vor der abschließenden Genehmigung lassen Sie Ihren leitenden Radiologen eine zufällige Stichprobe komplexer Fälle (z. B. Tomosynthese, Herz-CINE) lesen, um sicherzustellen, dass hängende Protokolle und Bildfrequenzen erhalten bleiben.
Warum CIOs zu Medicai wechseln: Die „Letzte Migrations“-Strategie
Wenn Sie die Schmerzen einer Migration durchmachen, sollten Sie sicherstellen, dass Sie dies nie wieder tun müssen.
Viele Führungskräfte im Gesundheitswesen wechseln zu Medicai nicht nur für den Viewer, sondern für die Architektur. Hier ist der Grund, warum Medicai die strategische Wahl für den modernen CIO ist:
1. Der VNA-Vorteil (Datenhoheit)
Medicai basiert auf einer vendorneutralen Archive (VNA) Architektur. Im Gegensatz zu legacy PACS, die Ihre Bilder in proprietären Code einwickeln, speichert Medicai Daten in Standardformaten.
- Der ROI: Sie besitzen Ihre Daten. Wenn Sie Medicai in 10 Jahren jemals verlassen, benötigen Sie kein komplexes „Extraktions“-Projekt. Sie weisen einfach einen neuen Viewer auf Ihre Daten hin.
2. Hybride „Edge“-Architektur
Medicai löst die Angst vor „Cloud-Latenz“. Wir implementieren einen Edge-Server lokal in Ihrem Krankenhaus, um aktuelle Studien für den sofortigen Zugriff (LAN-Geschwindigkeit) zwischenzuspeichern und gleichzeitig das gesamte Archiv automatisch in die Cloud für die Notfallwiederherstellung zu synchronisieren.
- Das Ergebnis: Radiologen erhalten die Geschwindigkeit einer lokalen Umgebung; CIOs erhalten die Skalierbarkeit der Cloud.
3. Zukunftssichere Interoperabilität
Medicai ist nativ HL7 FHIR and DICOMweb.Das bedeutet, dass Ihre Bilddaten nicht in einem Silo feststecken; sie können problemlos in Ihr EMR, Patientenportale und AI-Forschungsalgorithmen integriert werden, ohne teure benutzerdefinierte Schnittstellen.

Fazit: PACS-Migration
Eine PACS-Migration ist ein bedeutendes Unterfangen, aber es ist auch eine Gelegenheit, Ihre Daten zu reinigen und Ihre Infrastruktur zu modernisieren. Durch den Wechsel zu einer VNA-first-Plattform wie Medicai hören Sie auf, Zugriff auf Ihre Daten zu vermieten, und beginnen, sie zu besitzen.
Bereit, Ihren Übergang zu planen? Verlassen Sie sich nicht auf Vermutungen. Kontaktieren Sie unser Engineering-Team für eine Kostenlose Datenmigrationsbewertung um Ihren Zeitplan und Ihre Bandbreitenanforderungen zu berechnen.
Verwandte Artikel



Das Gespräch beginnen
Erfahren Sie mehr darüber, wie Medicai Ihnen helfen kann, Ihre Praxis zu stärken und die Patientenerfahrung zu verbessern. Sind Sie bereit, Ihre Reise zu beginnen?
Kostenlose Demo buchen